Nytt om forskning
Blodprovsdiagnostik kan snart bli verklighet
En ny studie visar att alzheimer kan spåras i ett blodprov. Forskarna tror att metoden kan bli ett viktigt diagnosinstrument inom några år, särskilt i primärvården.
Amazing, Isn´t It? Så rubricerar New York Times de nya rönen som bygger på ett internationellt samarbete under ledning av Lunds universitet. Och visst är det åtminstone ett litet genombrott för alzheimerforskningen som länge kantats av rader av misslyckade läkemedelsprövningar. Framsteg inom diagnostiken har dock inte uteblivit och nu tas alltså ytterligare ett kliv.
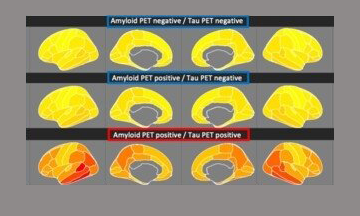
 – Det mest anmärkningsvärda är att våra blodprovsanalyser inte bara är mer träffsäkra än de som testats tidigare. Det visar sig dessutom vara lika bra på att upptäcka alzheimer som ryggvätskeprover och undersökningar med PET-kamera, mer avancerade tekniker som är betydligt dyrare. Det gör att metoden kan bli ett värdefullt diagnosinstrument i primärvården, säger Oskar Hansson, professor i neurologi vid Lunds universitet, till Svenskt Demenscentrum.
– Det mest anmärkningsvärda är att våra blodprovsanalyser inte bara är mer träffsäkra än de som testats tidigare. Det visar sig dessutom vara lika bra på att upptäcka alzheimer som ryggvätskeprover och undersökningar med PET-kamera, mer avancerade tekniker som är betydligt dyrare. Det gör att metoden kan bli ett värdefullt diagnosinstrument i primärvården, säger Oskar Hansson, professor i neurologi vid Lunds universitet, till Svenskt Demenscentrum.
Oskar Hansson har varit forskningsledare för studien som även involverat Göteborgs universitet och universitet i USA och Colombia. Forskarnas fynd kan beskrivas i två steg. För det första, att en form av proteinet tau (P-tau217) fungerar som biomarkör för alzheimer, det vill säga kan användas för att med hög tillförlitlighet upptäcka sjukdomen. För det andra, att mängden P-tau217 kan mätas i blodprov.
Tau typiskt för alzheimer
Tau är, vid sidan av proteinet beta-amyloid, ett typiskt kännetecken för Alzheimers sjukdom. Tau upphör då att fungera normalt och börjar i stället koncentreras inne i hjärnans nervceller. Där bildar proteinet små nystan som påverkar minnet och andra kognitiva funktioner. I takt med att fler nervceller drabbas blir symptomen fler och starkare.
Mängden av P-tau217, den form av tau som nu studerats, visar sig stå i relation till alzheimerutvecklingen; mängden är liten i början av sjukdomsförloppet för att sedan gradvis öka. Forskarna kan till och med spåra P-tau217 långt innan de första symptomen blir märkbara.
Bland studiens 1402 deltagare kom omkring 600 från en colombiansk släkt med en ovanlig ärftlig mutation som orsakar alzheimer.
– I denna släkt är genomsnittsåldern 44 år för insjuknande, då påtagliga minnesbesvär visar sig. Men vi kunde se att mängden P-tau217 började öka redan 20 år före förväntad sjukdomsdebut. Det var möjligt eftersom vi fick tillgång till släktens blodprover från långt tillbaka i tiden, säger Oskar Hansson.
Blodprovanalys relativt billig
Sambandet mellan P-tau217 och alzheimerutveckling var särskilt tydligt för den colombianska släkten. Men sambandet var även signifikant för gruppen deltagare som inte hade någon ärftlig alzheimermutation.
Fortfarande finns ingen enskild metod för att påvisa Alzheimers sjukdom. Diagnosen bygger på läkares bedömning av olika tester och undersökningar. Ryggvätskeprov och PET-kamera är relativt nya tekniker som används oftare inom diagnostiken. Men de är endast tillgängliga på sjukhusens specialistmottagningar och betydligt dyrare än att skicka ett blodprov till analys. Oskar Hansson är därför övertygad om att den kostnadseffektiva blodprovsanalysen kan få ett stort genomslag inom primärvården där de flesta alzheimerdiagnoserna ställs.
– Vi har startat en studie på vårdcentraler i Skåne, något försenat på grund av coronapandemin. Distriktsläkare kommer att använda blodprovsanalysen och ett enklare kognitivt test när de utreder patienter som söker för minnesbesvär. Om ett par år får vi veta om det kan förbättra diagnostiken inom primärvården, säger Oskar Hansson.
Kan dröja några år
När kan då blodprovsanalys av P-tau217 bli tillgänglig i hela landet? Inom två, kanske tre, år tror Oskar Hansson.
– Det beror på. Om de stora bolagens helautomatiserade plattformar kan göra analysen kan det gå relativt fort. Men eftersom nivåerna av P-tau217 är relativt små är det möjligt att endast speciallaboratorium klarar av att analysera proverna. Då kommer det dröja något längre innan blodprovsanalys blir tillgänglig i hela landet.
Mer tillförlitlig diagnostik är givetvis till gagn för både patienter och sjukvården. Men även läkemedelsprövningar och annan forskning kan ha nytta av den nya blodprovsanalysen. Det gäller även redan publicerad forskning påpekar Oskar Hansson.
– Det finns ju mängder av stora populationsstudier där deltagare lämnat blodprover under flera decennier, prover som finns sparade. Genom att analysera dem på nytt finns möjligheten att hitta nya samband och därigenom få mer kunskap om Alzheimers sjukdom.
Magnus Westlander
Amazing, Isn´t It? Så rubricerar New York Times de nya rönen som bygger på ett internationellt samarbete under ledning av Lunds universitet. Och visst är det åtminstone ett litet genombrott för alzheimerforskningen som länge kantats av rader av misslyckade läkemedelsprövningar. Framsteg inom diagnostiken har dock inte uteblivit och nu tas alltså ytterligare ett kliv.
 – Det mest anmärkningsvärda är att våra blodprovsanalyser inte bara är mer träffsäkra än de som testats tidigare. Det visar sig dessutom vara lika bra på att upptäcka alzheimer som ryggvätskeprover och undersökningar med PET-kamera, mer avancerade tekniker som är betydligt dyrare. Det gör att metoden kan bli ett värdefullt diagnosinstrument i primärvården, säger Oskar Hansson, professor i neurologi vid Lunds universitet, till Svenskt Demenscentrum.
– Det mest anmärkningsvärda är att våra blodprovsanalyser inte bara är mer träffsäkra än de som testats tidigare. Det visar sig dessutom vara lika bra på att upptäcka alzheimer som ryggvätskeprover och undersökningar med PET-kamera, mer avancerade tekniker som är betydligt dyrare. Det gör att metoden kan bli ett värdefullt diagnosinstrument i primärvården, säger Oskar Hansson, professor i neurologi vid Lunds universitet, till Svenskt Demenscentrum.
Oskar Hansson har varit forskningsledare för studien som även involverat Göteborgs universitet och universitet i USA och Colombia. Forskarnas fynd kan beskrivas i två steg. För det första, att en form av proteinet tau (P-tau217) fungerar som biomarkör för alzheimer, det vill säga kan användas för att med hög tillförlitlighet upptäcka sjukdomen. För det andra, att mängden P-tau217 kan mätas i blodprov.
Tau typiskt för alzheimer
Tau är, vid sidan av proteinet beta-amyloid, ett typiskt kännetecken för Alzheimers sjukdom. Tau upphör då att fungera normalt och börjar i stället koncentreras inne i hjärnans nervceller. Där bildar proteinet små nystan som påverkar minnet och andra kognitiva funktioner. I takt med att fler nervceller drabbas blir symptomen fler och starkare.
Mängden av P-tau217, den form av tau som nu studerats, visar sig stå i relation till alzheimerutvecklingen; mängden är liten i början av sjukdomsförloppet för att sedan gradvis öka. Forskarna kan till och med spåra P-tau217 långt innan de första symptomen blir märkbara.
Bland studiens 1402 deltagare kom omkring 600 från en colombiansk släkt med en ovanlig ärftlig mutation som orsakar alzheimer.
– I denna släkt är genomsnittsåldern 44 år för insjuknande, då påtagliga minnesbesvär visar sig. Men vi kunde se att mängden P-tau217 började öka redan 20 år före förväntad sjukdomsdebut. Det var möjligt eftersom vi fick tillgång till släktens blodprover från långt tillbaka i tiden, säger Oskar Hansson.
Blodprovanalys relativt billig
Sambandet mellan P-tau217 och alzheimerutveckling var särskilt tydligt för den colombianska släkten. Men sambandet var även signifikant för gruppen deltagare som inte hade någon ärftlig alzheimermutation.
Fortfarande finns ingen enskild metod för att påvisa Alzheimers sjukdom. Diagnosen bygger på läkares bedömning av olika tester och undersökningar. Ryggvätskeprov och PET-kamera är relativt nya tekniker som används oftare inom diagnostiken. Men de är endast tillgängliga på sjukhusens specialistmottagningar och betydligt dyrare än att skicka ett blodprov till analys. Oskar Hansson är därför övertygad om att den kostnadseffektiva blodprovsanalysen kan få ett stort genomslag inom primärvården där de flesta alzheimerdiagnoserna ställs.
– Vi har startat en studie på vårdcentraler i Skåne, något försenat på grund av coronapandemin. Distriktsläkare kommer att använda blodprovsanalysen och ett enklare kognitivt test när de utreder patienter som söker för minnesbesvär. Om ett par år får vi veta om det kan förbättra diagnostiken inom primärvården, säger Oskar Hansson.
Kan dröja några år
När kan då blodprovsanalys av P-tau217 bli tillgänglig i hela landet? Inom två, kanske tre, år tror Oskar Hansson.
– Det beror på. Om de stora bolagens helautomatiserade plattformar kan göra analysen kan det gå relativt fort. Men eftersom nivåerna av P-tau217 är relativt små är det möjligt att endast speciallaboratorium klarar av att analysera proverna. Då kommer det dröja något längre innan blodprovsanalys blir tillgänglig i hela landet.
Mer tillförlitlig diagnostik är givetvis till gagn för både patienter och sjukvården. Men även läkemedelsprövningar och annan forskning kan ha nytta av den nya blodprovsanalysen. Det gäller även redan publicerad forskning påpekar Oskar Hansson.
– Det finns ju mängder av stora populationsstudier där deltagare lämnat blodprover under flera decennier, prover som finns sparade. Genom att analysera dem på nytt finns möjligheten att hitta nya samband och därigenom få mer kunskap om Alzheimers sjukdom.
Magnus Westlander
► Studien heter Discriminative Accuracy of Plasma Phospho-tau217 for Alzheimer Disease vs Other Neurodegenerative Disorders och är publicerad i tidskriften JAMA (nytt fönster)
Professorer efterlyser samordning av demensforskningen
En samordning av forskningen är nödvändig för att innovationer ska komma till nytta vid demenssjukdom och åldersrelaterad sjuklighet. Det anser tre professorer från Karolinska institutet som vill se ett nationellt centrum för demensforskning.
Bengt Winblad, senior professor vid Karolinska institiutet, har tillsammans med professorskollegorna Laura Fratiglioni och Linus Jönsson, tagit fram ett förslag på hur en nationell centrumbildning för demensforskning kan se ut. Förebilden är de centra som finns för cancer och precisionsmedicin. Förslaget ligger nu på Socialdepartementets bord.
Bjuda in andra lärosäten
 – Vi har skickat in förslaget för att få fart på processen. Nästa steg är att bjuda in övriga universitetssjukhus och lärosäten för diskussion kring ett samarbete, jag har redan ringt runt till flera av dem, säger Bengt Winblad (se bild) till Dagens medicin.
– Vi har skickat in förslaget för att få fart på processen. Nästa steg är att bjuda in övriga universitetssjukhus och lärosäten för diskussion kring ett samarbete, jag har redan ringt runt till flera av dem, säger Bengt Winblad (se bild) till Dagens medicin.
Professorerna menar att ett nationellt centrum är nödvändigt för att innovationer inom forskningen ska komma till nytta vid demenssjukdom och att svensk demensforskning ska bibehålla ledarskapet inom utveckling av biomarkörer och nya läkemedelsterapier.
Centrumets fyra områden
Förslaget till den nya centrumbildningen pekar ut fyra områden för samordning:
- Införande av ny diagnostik och behandling inom rutinsjukvård
- Preventionsinsatser på individnivå och befolkningsnivå
- Kliniknära och epidemiologisk forskning
- Grundforskning och utbildning
År 2019 beräknades demenssjukdomarna samhällskostnader uppgå till drygt 80 miljarder kronor.
– Det kostar enorma pengar varje år, det vi behöver för ett nationellt centrum är "peanuts" i sammanhanget, säger Bengt Winblad.
Bengt Winblad, senior professor vid Karolinska institiutet, har tillsammans med professorskollegorna Laura Fratiglioni och Linus Jönsson, tagit fram ett förslag på hur en nationell centrumbildning för demensforskning kan se ut. Förebilden är de centra som finns för cancer och precisionsmedicin. Förslaget ligger nu på Socialdepartementets bord.
Bjuda in andra lärosäten
 – Vi har skickat in förslaget för att få fart på processen. Nästa steg är att bjuda in övriga universitetssjukhus och lärosäten för diskussion kring ett samarbete, jag har redan ringt runt till flera av dem, säger Bengt Winblad (se bild) till Dagens medicin.
– Vi har skickat in förslaget för att få fart på processen. Nästa steg är att bjuda in övriga universitetssjukhus och lärosäten för diskussion kring ett samarbete, jag har redan ringt runt till flera av dem, säger Bengt Winblad (se bild) till Dagens medicin.
Professorerna menar att ett nationellt centrum är nödvändigt för att innovationer inom forskningen ska komma till nytta vid demenssjukdom och att svensk demensforskning ska bibehålla ledarskapet inom utveckling av biomarkörer och nya läkemedelsterapier.
Centrumets fyra områden
Förslaget till den nya centrumbildningen pekar ut fyra områden för samordning:
- Införande av ny diagnostik och behandling inom rutinsjukvård
- Preventionsinsatser på individnivå och befolkningsnivå
- Kliniknära och epidemiologisk forskning
- Grundforskning och utbildning
År 2019 beräknades demenssjukdomarna samhällskostnader uppgå till drygt 80 miljarder kronor.
– Det kostar enorma pengar varje år, det vi behöver för ett nationellt centrum är "peanuts" i sammanhanget, säger Bengt Winblad.
Tidiga insatser avgörande vid försvinnanden
Varje år anmäls tusentals personer med kognitiv svikt och demenssjukdom som försvunna. Ny forskning visar att tidiga insatser kan vara avgörande för att de inte ska komma till skada.
År 2022 fick polisen in 2 400 anmälningar om försvunna personer med kognitiv svikt och och demenssjukdom. Drygt 1 000 av dessa försvinnanden har granskats närmare i en studie vid Borås Högskola. Det visar sig att 61 personer i de granskade anmälningarna hade skadat sig. Risken för att komma till skada var inte lika för alla.
Män har högre risk
– Den var större första gången en person med kognitiv svikt försvann, nästan fem gånger större, och var fördubblad för män jämfört med kvinnor, säger Mikael Larsson, polis och samverkansdoktorand vid Akademin för vård, arbetsliv och välfärd vid Högskolan i Borås, som har genomfört studien.
Ju längre tid som hade förflutit innan personen återfanns, desto större var sannolikheten för skada. En annan riskfaktor var om försvinnandet inträffade under vinterhalvåret (oktober–mars).
Bättre samverkan behövs
Polisinsatser vid försvinnanden kräver betydande resurser. Studien understryker vikten av tidiga insatser och bättre samverkan mellan polis, kommunal äldreomsorg och anhöriga för att minska antalet försvinnanden och öka säkerheten för personer med personer med kognitiv svikt som försvunnit.
Studien har genomförts inom forskningsprojektet Ökad trygghet för personer med demens vid försvinnande (ISOLDE) vid Högskolan i Borås, i samarbete med forskare vid Linnéuniversitetet och Polismyndigheten.
År 2022 fick polisen in 2 400 anmälningar om försvunna personer med kognitiv svikt och och demenssjukdom. Drygt 1 000 av dessa försvinnanden har granskats närmare i en studie vid Borås Högskola. Det visar sig att 61 personer i de granskade anmälningarna hade skadat sig. Risken för att komma till skada var inte lika för alla.
Män har högre risk
– Den var större första gången en person med kognitiv svikt försvann, nästan fem gånger större, och var fördubblad för män jämfört med kvinnor, säger Mikael Larsson, polis och samverkansdoktorand vid Akademin för vård, arbetsliv och välfärd vid Högskolan i Borås, som har genomfört studien.
Ju längre tid som hade förflutit innan personen återfanns, desto större var sannolikheten för skada. En annan riskfaktor var om försvinnandet inträffade under vinterhalvåret (oktober–mars).
Bättre samverkan behövs
Polisinsatser vid försvinnanden kräver betydande resurser. Studien understryker vikten av tidiga insatser och bättre samverkan mellan polis, kommunal äldreomsorg och anhöriga för att minska antalet försvinnanden och öka säkerheten för personer med personer med kognitiv svikt som försvunnit.
Studien har genomförts inom forskningsprojektet Ökad trygghet för personer med demens vid försvinnande (ISOLDE) vid Högskolan i Borås, i samarbete med forskare vid Linnéuniversitetet och Polismyndigheten.
Hbtq-personer bortglömda i demensomsorgen
Hbtq-personer med demenssjukdomar är osynliga i omsorgens vardag. Det pekar en intervjustudie på som tidskriften Äldre i Centrum lyfter fram i det senaste numret med temat Hbtq.
I studien intervjuas bland andra Agneta vars fru hade vaskulär demens. Paret besöktes gång på gång av ny hemtjänstpersonal och Agneta fick återkommande frågan om hon var väninna eller syster, trots att hon och hustrun var gifta. Agneta orkade inte både hantera den ansträngande situationen med en sjuk partner och att ständigt ”komma ut”, och valde därför att inte säga vem hon var.
Nils, som också deltar i studien, bor på ett demensboende. Hans svårigheter med tal och allmänna skörhet gör att möjligheterna att berätta om sig själv och sitt stolta liv som gay är mycket begränsade.
Agnetas och Nils erfarenheter är bara ett par illustrerande exempel på hur hbtq-personer osynliggörs i omsorgens vardag. Studiens författare, Linn Sandberg och Ann Siverskog, forskare vid Södertörns högskola, anser att demensomsorgen måste utmana heteronormer och skapa bättre förutsättningar för queera liv att bli synliga och erkända.
 Äldre i Centrum tar även upp Folkhälsomyndighetens översikt över forskningen om hälsa och livsvillkor hos äldre hbtq-personer. Dessutom intervjuas den norske fotografen Jens Sølvberg. Han ligger bakom temats omslagsbild där hans partner sedan 25 år tillbaka, numera drabbad av parkinsondemens, porträtteras bland de tecknade höstlöven.
Äldre i Centrum tar även upp Folkhälsomyndighetens översikt över forskningen om hälsa och livsvillkor hos äldre hbtq-personer. Dessutom intervjuas den norske fotografen Jens Sølvberg. Han ligger bakom temats omslagsbild där hans partner sedan 25 år tillbaka, numera drabbad av parkinsondemens, porträtteras bland de tecknade höstlöven.
- Läs mer om hbtq i Äldre i Centrum (nytt fönster)
- Läs Äldre i Centrum, nr 1/2025, som e-tidning (nytt fönster)
I studien intervjuas bland andra Agneta vars fru hade vaskulär demens. Paret besöktes gång på gång av ny hemtjänstpersonal och Agneta fick återkommande frågan om hon var väninna eller syster, trots att hon och hustrun var gifta. Agneta orkade inte både hantera den ansträngande situationen med en sjuk partner och att ständigt ”komma ut”, och valde därför att inte säga vem hon var.
Nils, som också deltar i studien, bor på ett demensboende. Hans svårigheter med tal och allmänna skörhet gör att möjligheterna att berätta om sig själv och sitt stolta liv som gay är mycket begränsade.
Agnetas och Nils erfarenheter är bara ett par illustrerande exempel på hur hbtq-personer osynliggörs i omsorgens vardag. Studiens författare, Linn Sandberg och Ann Siverskog, forskare vid Södertörns högskola, anser att demensomsorgen måste utmana heteronormer och skapa bättre förutsättningar för queera liv att bli synliga och erkända.
 Äldre i Centrum tar även upp Folkhälsomyndighetens översikt över forskningen om hälsa och livsvillkor hos äldre hbtq-personer. Dessutom intervjuas den norske fotografen Jens Sølvberg. Han ligger bakom temats omslagsbild där hans partner sedan 25 år tillbaka, numera drabbad av parkinsondemens, porträtteras bland de tecknade höstlöven.
Äldre i Centrum tar även upp Folkhälsomyndighetens översikt över forskningen om hälsa och livsvillkor hos äldre hbtq-personer. Dessutom intervjuas den norske fotografen Jens Sølvberg. Han ligger bakom temats omslagsbild där hans partner sedan 25 år tillbaka, numera drabbad av parkinsondemens, porträtteras bland de tecknade höstlöven.
- Läs mer om hbtq i Äldre i Centrum (nytt fönster)
- Läs Äldre i Centrum, nr 1/2025, som e-tidning (nytt fönster)
Hbtq är ett samlingsnamn och förkortning för homosexuella, bisexuella, trans och queerpersoner.
Vad får alzheimerläkemedel kosta?
EU godkände nyligen ett läkemedel som kan bromsa utvecklingen av Alzheimers sjukdom. Men hur mycket är vi i Sverige beredda att betala för att få tillgång till det? Podden Medicinvetarna har ställt frågan till Linus Jönsson, professor i hälsoekonomi.
– Det finns alltid en smärtgräns för hur mycket vi kan betala för ett nytt läkemedel i relation till hur mycket hälsa vi kan få för kostnaden. Dessa hälsoekonomiska utredningar görs just nu. Beslut om rekommenderad behandling fattas av regionernas NT-råd, säger Linus Jönsson.
 Hör Linus Jönsson utveckla sitt svar i Karolinska institutets podd Medicinvetarna (nytt fönster)
Hör Linus Jönsson utveckla sitt svar i Karolinska institutets podd Medicinvetarna (nytt fönster)
– Det finns alltid en smärtgräns för hur mycket vi kan betala för ett nytt läkemedel i relation till hur mycket hälsa vi kan få för kostnaden. Dessa hälsoekonomiska utredningar görs just nu. Beslut om rekommenderad behandling fattas av regionernas NT-råd, säger Linus Jönsson.
 Hör Linus Jönsson utveckla sitt svar i Karolinska institutets podd Medicinvetarna (nytt fönster)
Hör Linus Jönsson utveckla sitt svar i Karolinska institutets podd Medicinvetarna (nytt fönster)
Nedsatt empatiförmåga kan avläsas med magnetkamera
Många personer med frontotemporal demenssjukdom saknar förmåga att känna empati. Jämfört med friska personer uppvisar de lägre aktivitet i hjärnan när de bevittnar andras smärta. Det visar en ny svensk studie.
I den aktuella studien, som leddes av forskarna Olof Lindberg, Karolinska Institutet, och Alexander Santillo, Lunds universitet, ingick 28 patienter med diagnosticerad frontallobsdemens. De undersöktes med hjälp av funktionell magnetresonansavbildning (fMRI).
Den visade hur hjärnaktiviteten påverkades när försökspersonerna fick se bilder av händer som penetrerades av nålar, något som normalt aktiverar de delar av hjärnan som brukar reagera när man upplever lidande eller smärta hos andra. Studien visade att personerna med frontotemporal demenssjukdom inte fick någon aktivering av de nätverk i hjärnans främre delar som aktiverades hos de friska individerna i kontrollgruppen.
 Kopplat till anhörigas bedömning
Kopplat till anhörigas bedömning
– Det som är särskilt intressant är att vi har kunnat relatera det här måttet på hjärnaktivitet hos patienterna till hur anhöriga bedömer deras brist på empati. Det visade sig finnas ett starkt samband, och det är viktigt. Det visar att det som händer i hjärnan verkligen hänger samman med personernas beteende, säger försteförfattaren Olof Lindberg (se foto) på Karolinska Institutets webb (nytt fönster).
Demenssjukdom brukar oftast betyda minnesproblem. Vanligt vid frontotemporal demenssjukdom är istället en förlorad förmåga till medkänsla med andra människor. Sjukdomen kan likna andra psykiatriska tillstånd med empatiproblem inom psykiatrin, till exempel psykopati.
Öka förståelsen för sjukdomen
Olof Lindberg tror att de nya rönen om hur hjärnans aktivitet påverkas ska öka förståelsen för frontotemporal demenssjukdom.
– Det här fångar in ett nyckelsymtom hos patienterna, och med bristande empatiförmåga så blir det naturligtvis svårare att agera socialt. Så det kan påverka bedömningen av huruvida man ska vårdas hemma till exempel, säger Olof Lindberg som är knuten till institutionen för neurobiologi, vårdvetenskap och samhälle, Karolinska Institutet.
Studien har utförts i samarbete mellan Lunds universitetssjukhus, Umeå universitetssjukhus och Karolinska sjukhuset Huddinge.
Foto: Mina Lindberg
I den aktuella studien, som leddes av forskarna Olof Lindberg, Karolinska Institutet, och Alexander Santillo, Lunds universitet, ingick 28 patienter med diagnosticerad frontallobsdemens. De undersöktes med hjälp av funktionell magnetresonansavbildning (fMRI).
Den visade hur hjärnaktiviteten påverkades när försökspersonerna fick se bilder av händer som penetrerades av nålar, något som normalt aktiverar de delar av hjärnan som brukar reagera när man upplever lidande eller smärta hos andra. Studien visade att personerna med frontotemporal demenssjukdom inte fick någon aktivering av de nätverk i hjärnans främre delar som aktiverades hos de friska individerna i kontrollgruppen.
 Kopplat till anhörigas bedömning
Kopplat till anhörigas bedömning
– Det som är särskilt intressant är att vi har kunnat relatera det här måttet på hjärnaktivitet hos patienterna till hur anhöriga bedömer deras brist på empati. Det visade sig finnas ett starkt samband, och det är viktigt. Det visar att det som händer i hjärnan verkligen hänger samman med personernas beteende, säger försteförfattaren Olof Lindberg (se foto) på Karolinska Institutets webb (nytt fönster).
Demenssjukdom brukar oftast betyda minnesproblem. Vanligt vid frontotemporal demenssjukdom är istället en förlorad förmåga till medkänsla med andra människor. Sjukdomen kan likna andra psykiatriska tillstånd med empatiproblem inom psykiatrin, till exempel psykopati.
Öka förståelsen för sjukdomen
Olof Lindberg tror att de nya rönen om hur hjärnans aktivitet påverkas ska öka förståelsen för frontotemporal demenssjukdom.
– Det här fångar in ett nyckelsymtom hos patienterna, och med bristande empatiförmåga så blir det naturligtvis svårare att agera socialt. Så det kan påverka bedömningen av huruvida man ska vårdas hemma till exempel, säger Olof Lindberg som är knuten till institutionen för neurobiologi, vårdvetenskap och samhälle, Karolinska Institutet.
Studien har utförts i samarbete mellan Lunds universitetssjukhus, Umeå universitetssjukhus och Karolinska sjukhuset Huddinge.
Foto: Mina Lindberg
Altered empathy processing in frontotemporal dementia, Olof Lindberg,Tie-Qiang Li, Cecilia Lind, Susanna Vestberg, Ove Almkvist, Mikael Stiernstedt, Anita Ericson, Nenad Bogdanovic, Oskar Hansson, Luke Harper, Eric Westman, Caroline Graff, Theofanis Tsevis, Peter Mannfolk, Håkan Fischer, Gustav Nilsonne, Predrag Petrovic, Lars Nyberg, Lars-Olof Wahlund, Alexander F Santillo, JAMA Open Network, online 3 december 2024, doi: x
EU:s läkemedelsmyndighet vänder om lecanemab
I går kom beskedet att EU:s läkemedelsmyndighet (EMA) har ändrat sitt tidigare beslut, och nu rekommenderar ett godkännande av försäljning av alzheimerläkemedlet lecanemab till vissa alzheimerpatienter i tidigt skede.
I det nya beslutet finner EMA att nyttan med läkemedlet är större än riskerna för de begränsade patientgrupperna.
Härnäst behöver EU-kommissionen godkänna beslutet, och därefter ska även svenska myndigheter ta ställning till läkemedlet.
Lecanemab, som har utvecklats av svenska Bioarctic i samarbete med japanska Eisai. är en sjukdomsmodifierande behandling.
Dock kommer inte alla alzheimerpatienter att kunna behandlas med läkemedlet, om det godkänns för förskrivning i Sverige. Till exempel kommer det inte gälla för patienter med dubbel uppsättning av alzheimerriskgenen Apoe4.
Blodförtunnade medicinering, immunologisk eller neurologisk sjukdom och stroke eller TIA det senaste året är exempel på andra skäl att inte behandla med lecanemab. Endast en av tio personer med alzheimer kan komma i fråga, enligt en uppskattning som bland andra Linus Jönsson, professor i hälsoekonomi vid Karolinska institutet, har gjort.
Lecanemab är idag godkänt i bland annat Japan, Sydkorea, Kina, USA och Storbritannien.
På bilden: EMA:s huvudkontor i Amsterdam. Foto: Ceescamel/CC BY-SA
I det nya beslutet finner EMA att nyttan med läkemedlet är större än riskerna för de begränsade patientgrupperna.
Härnäst behöver EU-kommissionen godkänna beslutet, och därefter ska även svenska myndigheter ta ställning till läkemedlet.
Lecanemab, som har utvecklats av svenska Bioarctic i samarbete med japanska Eisai. är en sjukdomsmodifierande behandling.
Dock kommer inte alla alzheimerpatienter att kunna behandlas med läkemedlet, om det godkänns för förskrivning i Sverige. Till exempel kommer det inte gälla för patienter med dubbel uppsättning av alzheimerriskgenen Apoe4.
Blodförtunnade medicinering, immunologisk eller neurologisk sjukdom och stroke eller TIA det senaste året är exempel på andra skäl att inte behandla med lecanemab. Endast en av tio personer med alzheimer kan komma i fråga, enligt en uppskattning som bland andra Linus Jönsson, professor i hälsoekonomi vid Karolinska institutet, har gjort.
Lecanemab är idag godkänt i bland annat Japan, Sydkorea, Kina, USA och Storbritannien.
På bilden: EMA:s huvudkontor i Amsterdam. Foto: Ceescamel/CC BY-SA
Symposium lyfte framsteg och utmaningar inom demensområdet
Den positiva utvecklingen av vården och framstegen inom utbildning, diagnostik och behandling. Professor Bengt Winblad, fjolårets Solstickepristagare, tog ett brett grepp om demensområdet under ett symposium på Läkaresällskapet den 16 oktober. Bland åhörarna fanns Drottning Silvia.
Rubriken för symposiet var Vårdens utveckling vid alzheimer och andra demenssjukdomar. Programmet bär Bengt Winblads prägel konstaterade Ewa Frunk Lind, ordförande för Solstickan som i år tilldelade Sveriges första geriatrikprofessor stiftelsens pris som ”hedrar en person som har gjort en personlig insats utöver det vanliga" (se faktaruta, längst ned).
 Största framstegen i vården
Största framstegen i vården
Bengt Winblad inledde med att peka på de många framsteg som gjorts inom området sedan 1981 då han började bygga upp sin klinik vid Huddinge sjukhus vid sidan av forskningen. Utvecklingen av nya biomarkörer har förbättrat diagnostiken och sjukdomsmodifierande läkemedel, som redan godkänts i USA, kan vara på gång även i Sverige.
– Men de allra största framstegen har ändå gjorts inom vården och omsorgen om personer med demenssjukdom, sade Bengt Winblad.
Vårt nya evangelium
Detta bekräftades av PO Sandman, professor emeritus vid Umeå universitet, som gladdes åt att personcentrerad vård har blivit ”vårt nya evangelium”. Att sätta personen i fokus, och inte diagnosen, har bara positiva effekter.
– Forskning visar att det bland annat minskar användningen av psykofarmaka och antalet fallolyckor. Personcentrerad vård leder också till ett bättre vårdklimat, sade PO Sandman.
Samtidigt finns mycket kvar att göra för personer med kognitiva sjukdomar och deras anhöriga. Sjuksköterskan Malin Aspö lyfte fram de särskilda utmaningar som de som insjuknar i yrkesverksam ålder möter. I sin forskning har hon intervjuat nydiagnosticerade som fortfarande har ett föräldraansvar och som tvingats att lämna arbetslivet och därmed förlorat ett viktigt socialt sammanhang. Hennes slutsats är att de behöver ett annat slags stöd än de som insjuknar senare i livet.
Patient och medborgare
Personer med demenssjukdom är inte bara patienter och vårdtagare – de är också medborgare med rätt att få vara delaktiga i samhället. Det framhöll Louise Nygård, professor emerita i arbetsterapi.
– Tekniken kan vara både möjliggöra och hindra en ökad delaktighet i samhället. Men digitaliseringen med dess ständiga krav på nyinlärning är ofta problematisk för den som har en kognitiv nedsättning, sade Louise Nygård.
Drottningens engagemang hyllades
Flera av föreläsarna ansåg att på tok för lite tid ägnas åt kognitiva sjukdomar på grundutbildningarna. Däremot hyllades Drottning Silvia, som var på plats i Läkaresällskapet vackra hörsal, för sitt engagemang. Stiftelsen Silviahemmet, där Drottningen är ordförande, har via samarbetet med Sophiahemmets högskola utbildat 835 undersköterskor till Silviasystrar.
– I dag finns även 334 Silviasjuksköterskor och 39 Silvialäkare. Dessutom har arbetsterapeuter, fysioterapeuter, dietister, logopeder och flera andra yrkesgrupper utbildats i demenskunskap genom Silviahemmets samarbete med olika högskolor, sade Wilhelmina Hoffman, chef vid Silviahemmet och Svenskt Demenscentrum.
Hoppfullt budskap
Professor Miia Kivipeltos omtalade Fingerstudie visar att demenssjukdom inte är en ödesbestämd sjukdom som man länge har trott. Med livsstilsförändringar, bland annat social och fysisk aktivitet och kognitiv träning, går insjuknandet att förebygga eller åtminstone att skjuta upp. Det är aldrig för tidigt men heller aldrig för sent att börja träna löd hennes hoppfulla budskap.
– Vår forskning visar dessutom att livsstilsförändringar tycks ha en extra tydlig effekt på de som bär på ApoE4, en genetisk förändring som ger en ökad risk för att utveckla Alzheimers sjukdom, sade Miia Kivipelto.
Utmaningar med nya läkemdel
De nya bromsmedicinerna mot alzheimer, ännu ej godkända EU, är ett hett ämne som också togs upp under symposiet. Anders Wimo, distriktsläkare och professor emeritus, lyfte flera utmaningar som följer av ett godkännande. Risken är att det kan bli en anstormning av patienter som vill testa sig för alzheimer, något som en redan idag trängd primärvård kommer att ha svårt att hantera.
– En annan risk är att vi fokuserar för mycket på Alzheimer sjukdom som då kan undantränga andra demenssjukdomar, sade Anders Wimo.
Satsa på forskningen
Symposiet gav också utrymme för paneldiskussioner där bland andra äldreminister Anne Tejne deltog. Vikten av att satsa mer pengar på forskningen betonades och Bengt Winblad konstaterade att samhällets kostnader för demenssjukdomar är betydligt högre än för cancer och hjärt-kärlsjukdom. Men när det gäller anslag till forskningen är sambandet det omvända.
Text: Magnus Westlander, foto: Yanan Li
Patient och medborgare
Personer med demenssjukdom är inte bara patienter och vårdtagare – de är också medborgare med rätt att få vara delaktiga i samhället. Det framhöll Louise Nygård, professor emerita i arbetsterapi.
– Tekniken kan vara både möjliggöra och hindra en ökad delaktighet i samhället. Men digitaliseringen med dess ständiga krav på nyinlärning är ofta problematisk för den som har en kognitiv nedsättning, sade Louise Nygård.
Drottningens engagemang hyllades
Flera av föreläsarna ansåg att på tok för lite tid ägnas åt kognitiva sjukdomar på grundutbildningarna. Däremot hyllades Drottning Silvia, som var på plats i Läkaresällskapet vackra hörsal, för sitt engagemang. Stiftelsen Silviahemmet, där Drottningen är ordförande, har via samarbetet med Sophiahemmets högskola utbildat 835 undersköterskor till Silviasystrar.
– I dag finns även 334 Silviasjuksköterskor och 39 Silvialäkare. Dessutom har arbetsterapeuter, fysioterapeuter, dietister, logopeder och flera andra yrkesgrupper utbildats i demenskunskap genom Silviahemmets samarbete med olika högskolor, sade Wilhelmina Hoffman, chef vid Silviahemmet och Svenskt Demenscentrum.
Hoppfullt budskap
Professor Miia Kivipeltos omtalade Fingerstudie visar att demenssjukdom inte är en ödesbestämd sjukdom som man länge har trott. Med livsstilsförändringar, bland annat social och fysisk aktivitet och kognitiv träning, går insjuknandet att förebygga eller åtminstone att skjuta upp. Det är aldrig för tidigt men heller aldrig för sent att börja träna löd hennes hoppfulla budskap.
– Vår forskning visar dessutom att livsstilsförändringar tycks ha en extra tydlig effekt på de som bär på ApoE4, en genetisk förändring som ger en ökad risk för att utveckla Alzheimers sjukdom, sade Miia Kivipelto.
Utmaningar med nya läkemdel
De nya bromsmedicinerna mot alzheimer, ännu ej godkända EU, är ett hett ämne som också togs upp under symposiet. Anders Wimo, distriktsläkare och professor emeritus, lyfte flera utmaningar som följer av ett godkännande. Risken är att det kan bli en anstormning av patienter som vill testa sig för alzheimer, något som en redan idag trängd primärvård kommer att ha svårt att hantera.
– En annan risk är att vi fokuserar för mycket på Alzheimer sjukdom som då kan undantränga andra demenssjukdomar, sade Anders Wimo.
Satsa på forskningen
Symposiet gav också utrymme för paneldiskussioner där bland andra äldreminister Anne Tejne deltog. Vikten av att satsa mer pengar på forskningen betonades och Bengt Winblad konstaterade att samhällets kostnader för demenssjukdomar är betydligt högre än för cancer och hjärt-kärlsjukdom. Men när det gäller anslag till forskningen är sambandet det omvända.
Text: Magnus Westlander, foto: Yanan Li
Solstickepriset inrättades av Stiftelsen Solstickan år 1986 och delas ut för att hedra en person som har gjort en personlig insats utöver det vanliga – och helst utom ramen för sitt vanliga yrkesarbete – inom de områden som avses med ändamålsbestämningen i stiftelsens stadgar.
2023 års Solstickepris tilldelades professor Bengt Winblad för sin livsgärning inom forskning och vård för insatser utöver det vanliga. Detta gäller särskilt vård och behandling för de som drabbas av demenssjukdom. Bengt Winblad forskning spänner över ett brett område och inkluderar såväl experimentella studier för att ta fram läkemedel som vårdforskning inom området demenssjukdom.
Som en av de första professorerna inom geriatrisk medicin har Bengt Winblad även initierat omfattande nationella och internationella samarbeten, utbildat ett stort antal doktorander, och initierat i projekt för kompetensutveckling inom äldreområdet. Några exempel på vad Bengt Winblad initierat är Swedish Brainpower - ett nationellt forskningsprogram och Äldrecentrum - ett regionalt kompetenscentrum i Stockholm.
Läs mer på solstickan.se (nytt fönster)
42 länder möts på Alzheimer Europe
Just nu pågår Alzheimer Europe’s årliga konferens, den här gången i Genève i Schweiz. 963 delegater från 42 länder utbyter kunskap och erfarenheter, så också vi från Svenskt Demenscentrum.
Konferensen inleddes med gripande anföranden av anhöriga och personer som lever med demenssjukdom. Deras berättelser syftade till att illustrera deras starka beslutsamhet att må så bra som möjligt och att fortsätta vara aktiva. De betonade att de inte önskar medlidande utan stöd. De vill ha empati snarare än sympati.
Några av rösterna:
– Det är viktigt att skratta tillsammans, säger Shelagh Robinson, 84 år och sjuk i alzheimer.
 – Hallucinationerna jobbar inte 8 till 5. De kommer och går som de vill. Men jag älskar mitt liv, med eller utan Lewybody, säger Lieselotte Klotz, 62 år, f.d. företagsledare (se bild t.h.)
– Hallucinationerna jobbar inte 8 till 5. De kommer och går som de vill. Men jag älskar mitt liv, med eller utan Lewybody, säger Lieselotte Klotz, 62 år, f.d. företagsledare (se bild t.h.)
Trevor Salomon hyllade en butikschef på Sainsbury’s i Storbritannien som på eget initiativ ordnade så att Trevors alzheimersjuka fru Yvonne kunde jobba kvar med anpassade arbetsuppgifter så länge det bara gick.
3 av 4 har nationella planer
Hur går det då med WHO:s ”Global Dementia Action Plan” som antogs 2017? Dr Katrin M Seeher från WHO redogjorde för visionen och hur långt de olika medlemsländerna kommit. Uppmaningen att anta en nationell demensplan har följts av 75 procent av länderna. Nästan lika många har startat projekt för ett mer demensvänligt samhälle.
– Vi måste bli bättre. Bara 33 procent av målen är nådda, påpekade Katrin Seeher.
Hur framtiden blir med en eventuell förlängd plan efter 2025 diskuteras just nu inom WHO. Medlemsländernas beslut kommer att meddelas i maj 2025.
Stjärnmärkt LSS väckte intresse
 Från oss på Svenskt Demenscentrum har Ann-Christin Kärrman (se bild t.h.) medverkat. Hennes föredrag handlade om vår nya satsning Stjärnmärkt LSS. Utbildningen riktar sig till personal på LSS-boenden som jobbar med personer med intellektuell funktionsnedsättning. Många åhörare blev intresserade och ställde frågor.
Från oss på Svenskt Demenscentrum har Ann-Christin Kärrman (se bild t.h.) medverkat. Hennes föredrag handlade om vår nya satsning Stjärnmärkt LSS. Utbildningen riktar sig till personal på LSS-boenden som jobbar med personer med intellektuell funktionsnedsättning. Många åhörare blev intresserade och ställde frågor.
Svenska alzheimerforskare på plats
Även flera stora namn inom svensk alzheimerforskning fanns på plats i Genève. Professor Bengt Winblad (se bild t.h.) redogjorde för en statistisk studie om diagnostrender 2008-2022.
 Studien visar att vaskulär demens minskade mest under den aktuella perioden, med hela 46 procent. Antalet diagnoser av Alzheimers sjukdom ökade, troligen på grund av de förbättrade diagnosmetoder som används idag.
Studien visar att vaskulär demens minskade mest under den aktuella perioden, med hela 46 procent. Antalet diagnoser av Alzheimers sjukdom ökade, troligen på grund av de förbättrade diagnosmetoder som används idag.
När det gäller skillnader mellan kvinnor och män har vaskulär demens ökat tydligt bland män som oftare har hjärt-kärlsjukdomar.
Francesca Mangialasche, från Karolinska institutet, talade om plattformen AD Riddle och behovet av individuella och flexibla behandlingsmodeller för prevention och behandling av personer med kognitiv sjukdom.
Professor Linus Jönsson berörde också ämnet och höll ett anförande om The Prominent, en digital plattform för förbättrade diagnos- och prognosmetoder.
Nya läkemedel i fokus
Stort fokus på konferensen har legat på den aktuella frågan om förberedelser inför nya behandlingsmetoder som de nya kommande läkemedlen kan föra med sig.
I Storbritannien har den nya bromsmedicinen Lecanemab godkänts men inte tagits i bruk på grund av de orimligt höga kostnaderna. Det finns också många frågor, en del utan svar, som följer med de nya läkemedlen. Hur länge ska de tas? Vad händer sen? När i förloppet bör de sättas in och framför allt, vilka ska få dem? I USA rör det sig om 10 procent av alla med en alzheimerdiagnos.
Professor Cath Mummery från Storbritannien betonade vid en storföreläsning att vi inte får glömma den stora grupp, majoriteten, som inte kommer att få ta del av de nya läkemedlen. Professor Linus Jönsson berörde också ämnet och höll ett anförande om The Prominent, en plattform för förbättrade diagnosmetoder.
Bra bemötande av transpersoner
En fråga vi också följer är kognitiv sjukdom bland gruppen LGBTQ+. På konferensen betonade flera transpersoner vikten av ökad kunskap och stöd för att kunna bemötas på ett bra sätt.
Text&foto Christina Nemell

Konferensen inleddes med gripande anföranden av anhöriga och personer som lever med demenssjukdom. Deras berättelser syftade till att illustrera deras starka beslutsamhet att må så bra som möjligt och att fortsätta vara aktiva. De betonade att de inte önskar medlidande utan stöd. De vill ha empati snarare än sympati.
Några av rösterna:
– Det är viktigt att skratta tillsammans, säger Shelagh Robinson, 84 år och sjuk i alzheimer.
 – Hallucinationerna jobbar inte 8 till 5. De kommer och går som de vill. Men jag älskar mitt liv, med eller utan Lewybody, säger Lieselotte Klotz, 62 år, f.d. företagsledare (se bild t.h.)
– Hallucinationerna jobbar inte 8 till 5. De kommer och går som de vill. Men jag älskar mitt liv, med eller utan Lewybody, säger Lieselotte Klotz, 62 år, f.d. företagsledare (se bild t.h.)
Trevor Salomon hyllade en butikschef på Sainsbury’s i Storbritannien som på eget initiativ ordnade så att Trevors alzheimersjuka fru Yvonne kunde jobba kvar med anpassade arbetsuppgifter så länge det bara gick.
3 av 4 har nationella planer
Hur går det då med WHO:s ”Global Dementia Action Plan” som antogs 2017? Dr Katrin M Seeher från WHO redogjorde för visionen och hur långt de olika medlemsländerna kommit. Uppmaningen att anta en nationell demensplan har följts av 75 procent av länderna. Nästan lika många har startat projekt för ett mer demensvänligt samhälle.
– Vi måste bli bättre. Bara 33 procent av målen är nådda, påpekade Katrin Seeher.
Hur framtiden blir med en eventuell förlängd plan efter 2025 diskuteras just nu inom WHO. Medlemsländernas beslut kommer att meddelas i maj 2025.
Stjärnmärkt LSS väckte intresse
 Från oss på Svenskt Demenscentrum har Ann-Christin Kärrman (se bild t.h.) medverkat. Hennes föredrag handlade om vår nya satsning Stjärnmärkt LSS. Utbildningen riktar sig till personal på LSS-boenden som jobbar med personer med intellektuell funktionsnedsättning. Många åhörare blev intresserade och ställde frågor.
Från oss på Svenskt Demenscentrum har Ann-Christin Kärrman (se bild t.h.) medverkat. Hennes föredrag handlade om vår nya satsning Stjärnmärkt LSS. Utbildningen riktar sig till personal på LSS-boenden som jobbar med personer med intellektuell funktionsnedsättning. Många åhörare blev intresserade och ställde frågor.
Svenska alzheimerforskare på plats
Även flera stora namn inom svensk alzheimerforskning fanns på plats i Genève. Professor Bengt Winblad (se bild t.h.) redogjorde för en statistisk studie om diagnostrender 2008-2022.
 Studien visar att vaskulär demens minskade mest under den aktuella perioden, med hela 46 procent. Antalet diagnoser av Alzheimers sjukdom ökade, troligen på grund av de förbättrade diagnosmetoder som används idag.
Studien visar att vaskulär demens minskade mest under den aktuella perioden, med hela 46 procent. Antalet diagnoser av Alzheimers sjukdom ökade, troligen på grund av de förbättrade diagnosmetoder som används idag.
När det gäller skillnader mellan kvinnor och män har vaskulär demens ökat tydligt bland män som oftare har hjärt-kärlsjukdomar.
Francesca Mangialasche, från Karolinska institutet, talade om plattformen AD Riddle och behovet av individuella och flexibla behandlingsmodeller för prevention och behandling av personer med kognitiv sjukdom.
Professor Linus Jönsson berörde också ämnet och höll ett anförande om The Prominent, en digital plattform för förbättrade diagnos- och prognosmetoder.
Nya läkemedel i fokus
Stort fokus på konferensen har legat på den aktuella frågan om förberedelser inför nya behandlingsmetoder som de nya kommande läkemedlen kan föra med sig.
I Storbritannien har den nya bromsmedicinen Lecanemab godkänts men inte tagits i bruk på grund av de orimligt höga kostnaderna. Det finns också många frågor, en del utan svar, som följer med de nya läkemedlen. Hur länge ska de tas? Vad händer sen? När i förloppet bör de sättas in och framför allt, vilka ska få dem? I USA rör det sig om 10 procent av alla med en alzheimerdiagnos.
Professor Cath Mummery från Storbritannien betonade vid en storföreläsning att vi inte får glömma den stora grupp, majoriteten, som inte kommer att få ta del av de nya läkemedlen. Professor Linus Jönsson berörde också ämnet och höll ett anförande om The Prominent, en plattform för förbättrade diagnosmetoder.
Bra bemötande av transpersoner
En fråga vi också följer är kognitiv sjukdom bland gruppen LGBTQ+. På konferensen betonade flera transpersoner vikten av ökad kunskap och stöd för att kunna bemötas på ett bra sätt.
Text&foto Christina Nemell

Ny bromsmedicin är inte för alla alzheimerpatienter
Endast en av tio personer med alzheimer kan komma i fråga för den nya bromsmedicin som EU:s läkemedelsmyndighet snart åter ska ta ställning till. Det menar professor Linus Jönsson.
Den 20 september föreläste Linus Jönsson, professor i hälsoekonomi vid Karolinska institutet, i ett fullsatt Ingenjörshus under Stockholms Demensdag. Temat var Nya läkemedel – möjligheter och utmaningar. Bromsmedicinen han talade om är den svenskutvecklade antikroppen lecanemab som har godkänts som alzheimerläkemedel i bland annat USA, Kina, Japan och Sydkorea.
EU:s läkemedelsmyndighet, EMA, har gjort en annan bedömning. Riskerna med lecanemab är större än nyttan för patienterna menar EMA som i augusti avslog läkemedelsbolaget Eisais ansökan. Bolaget har överklagat beslutet och ett nytt besked om lecanemab väntas från EMA i slutet av november 2024.
Beskedet förvånar
EMA:s avslag förvånar Linus Jönsson. Kliniska studier visar att patienter som fick lecanemab hade en signifikant långsammare försämring av kognitionen jämfört med placebogruppen.
 – De biverkningar som noterades var framför allt ARIA, små blödningar och svullnader i hjärnan som kunde ses i magnetkamera. De drabbade 15 procent av deltagarna men endast 2–3 procent fick symptom av dem, ett fåtal allvarliga sådana som krävde intensivvård.
– De biverkningar som noterades var framför allt ARIA, små blödningar och svullnader i hjärnan som kunde ses i magnetkamera. De drabbade 15 procent av deltagarna men endast 2–3 procent fick symptom av dem, ett fåtal allvarliga sådana som krävde intensivvård.
Linus Jönsson tror att läkemedelsbolaget har begränsat indikationen i sin överklagan till EMA, det vill säga uteslutit vissa patientgrupper från behandlingen.
Kan utesluta riskgen
– Patienter med två genuppsättningar av ApoE4 har visat sig ha en ökad risk för allvarliga biverkningar, dessutom svarar de sämre på behandlingen. Om man utesluter den gruppen kan risk-/nyttautfallet för lecanemab bli ett annat, säger Linus Jönsson.
Men även om lecanemab godkänns av EMA är det inte säkert att läkemedlet skulle bli tillgängligt i den svenska offentliga vården.
– Prislappen för lecanemab i USA ligger på cirka 300 000 kronor per patient och år. Till det ska läggas ytterligare drygt 100 000 kronor för läkarbesök, infusion (läkemedlet ges intravenöst varannan vecka) och magnetkameraundersökningar för att kontrollera biverkningar, säger Linus Jönsson.
Nytta vägs mot kostnader
Totalkostnaden för varje behandlad patient är alltså relativt hög. Tandvårds- och läkemedelsförmånsverket, som förhandlar om läkemedel för regionernas räkning, kan därför göra bedömningen att nyttan av lecanemab inte står i proportion till kostnaderna.
Så har skett i England där läkemedelsmyndigheten nyligen godkände lecanemab medan National Health Service samtidigt slog fast att behandlingen är för dyr och därför inte kommer att ingå i landets statliga sjukvårdssystem.
Om lecanemab trots allt tar sig förbi detta hinder och börjar förskrivas i Sverige, vilka kommer då att få ta del av den nya behandlingen? Ja, långtifrån alla alzheimerpatienter. Blodförtunnade medicinering, immunologisk eller neurologisk sjukdom och stroke eller TIA det senaste året är några orsaker till att inte behandla med lecanemab.
10 procent kan komma ifråga
– Vi har tittat på dem som får en demensdiagnos på landets minnesmottagningar, det handlar om cirka 3 500 årligen. Uppskattningsvis skulle skulle cirka 10 procent av dem komma i fråga för lecanemab, säger Linus Jönsson.
Totalt sett handlar det om betydligt fler eftersom alzheimerpatienter vanligen har fått sin diagnos i primärvården. Dessutom lever många med sjukdomen utan att av olika skäl ha fått en diagnos.
Uppskattningsvis har 100 000 personer i landet Alzheimers sjukdom. Att hitta dem som kan ha nytta av lecanemab och att sedan behandla dem ser Linus Jönsson som en stor utmaning för vården.
Det kommer bli ett högt tryck på landets minnesmottagningar som kommer att få nya uppgifter.
Köerna kan öka kraftigt
– I dag är de inte dimensionerade för att kunna följa upp läkemedelsbehandlingar. Våra beräkningar visar att om vi hittar 20 procent av de patienter som skulle kunna ha nytta av behandlingen med lecanemab skulle köerna till minnesmottagningarna öka med 50 månader, säger Linus Jönsson.
Linus Jönsson anser att vården redan idag måste börja anpassa sig till de nya alzheimerläkemedlen. För han är övertygad om att de kommer till Sverige, förr eller senare. I USA har ytterligare en antikroppsbehandling mot alzheimer redan godkänts. Liksom lecanemab rensar donanemab hjärnan från de amyloida plack som sprider sig och skadar hjärnvävnaden vid Alzheimers sjukdom.
Genombrott med blodbiomarkörer
I slutet av 1990-talet kom de första symtomlindrande behandlingarna mot Alzheimers sjukdom. Sedan dess har forskningen lagt ned 500 miljarder kronor (!) för att utveckla nya läkemedel. Linus Jönsson ser de nya bromsmedicinerna som en stor framgång. Det gäller även genombrottet med biomarkörer i blod.
– Det gör det möjligt att avläsa alzheimerförändringar i hjärnan i ett vanligt blodprov. På så sätt blir det enklare och betydligt billigare att hitta rätt patienter för både behandling och kliniska studier, säger Linus Jönsson.
Spännande studier pågår där personer som har alzheimerförändringar i hjärnan men ännu inga symptom behandlas med bromsmediciner. Resultat väntas 2028.
Magnus Westlander
Den 20 september föreläste Linus Jönsson, professor i hälsoekonomi vid Karolinska institutet, i ett fullsatt Ingenjörshus under Stockholms Demensdag. Temat var Nya läkemedel – möjligheter och utmaningar. Bromsmedicinen han talade om är den svenskutvecklade antikroppen lecanemab som har godkänts som alzheimerläkemedel i bland annat USA, Kina, Japan och Sydkorea.
EU:s läkemedelsmyndighet, EMA, har gjort en annan bedömning. Riskerna med lecanemab är större än nyttan för patienterna menar EMA som i augusti avslog läkemedelsbolaget Eisais ansökan. Bolaget har överklagat beslutet och ett nytt besked om lecanemab väntas från EMA i slutet av november 2024.
Beskedet förvånar
EMA:s avslag förvånar Linus Jönsson. Kliniska studier visar att patienter som fick lecanemab hade en signifikant långsammare försämring av kognitionen jämfört med placebogruppen.
 – De biverkningar som noterades var framför allt ARIA, små blödningar och svullnader i hjärnan som kunde ses i magnetkamera. De drabbade 15 procent av deltagarna men endast 2–3 procent fick symptom av dem, ett fåtal allvarliga sådana som krävde intensivvård.
– De biverkningar som noterades var framför allt ARIA, små blödningar och svullnader i hjärnan som kunde ses i magnetkamera. De drabbade 15 procent av deltagarna men endast 2–3 procent fick symptom av dem, ett fåtal allvarliga sådana som krävde intensivvård.
Linus Jönsson tror att läkemedelsbolaget har begränsat indikationen i sin överklagan till EMA, det vill säga uteslutit vissa patientgrupper från behandlingen.
Kan utesluta riskgen
– Patienter med två genuppsättningar av ApoE4 har visat sig ha en ökad risk för allvarliga biverkningar, dessutom svarar de sämre på behandlingen. Om man utesluter den gruppen kan risk-/nyttautfallet för lecanemab bli ett annat, säger Linus Jönsson.
Men även om lecanemab godkänns av EMA är det inte säkert att läkemedlet skulle bli tillgängligt i den svenska offentliga vården.
– Prislappen för lecanemab i USA ligger på cirka 300 000 kronor per patient och år. Till det ska läggas ytterligare drygt 100 000 kronor för läkarbesök, infusion (läkemedlet ges intravenöst varannan vecka) och magnetkameraundersökningar för att kontrollera biverkningar, säger Linus Jönsson.
Nytta vägs mot kostnader
Totalkostnaden för varje behandlad patient är alltså relativt hög. Tandvårds- och läkemedelsförmånsverket, som förhandlar om läkemedel för regionernas räkning, kan därför göra bedömningen att nyttan av lecanemab inte står i proportion till kostnaderna.
Så har skett i England där läkemedelsmyndigheten nyligen godkände lecanemab medan National Health Service samtidigt slog fast att behandlingen är för dyr och därför inte kommer att ingå i landets statliga sjukvårdssystem.
Om lecanemab trots allt tar sig förbi detta hinder och börjar förskrivas i Sverige, vilka kommer då att få ta del av den nya behandlingen? Ja, långtifrån alla alzheimerpatienter. Blodförtunnade medicinering, immunologisk eller neurologisk sjukdom och stroke eller TIA det senaste året är några orsaker till att inte behandla med lecanemab.
10 procent kan komma ifråga
– Vi har tittat på dem som får en demensdiagnos på landets minnesmottagningar, det handlar om cirka 3 500 årligen. Uppskattningsvis skulle skulle cirka 10 procent av dem komma i fråga för lecanemab, säger Linus Jönsson.
Totalt sett handlar det om betydligt fler eftersom alzheimerpatienter vanligen har fått sin diagnos i primärvården. Dessutom lever många med sjukdomen utan att av olika skäl ha fått en diagnos.
Uppskattningsvis har 100 000 personer i landet Alzheimers sjukdom. Att hitta dem som kan ha nytta av lecanemab och att sedan behandla dem ser Linus Jönsson som en stor utmaning för vården.
Det kommer bli ett högt tryck på landets minnesmottagningar som kommer att få nya uppgifter.
Köerna kan öka kraftigt
– I dag är de inte dimensionerade för att kunna följa upp läkemedelsbehandlingar. Våra beräkningar visar att om vi hittar 20 procent av de patienter som skulle kunna ha nytta av behandlingen med lecanemab skulle köerna till minnesmottagningarna öka med 50 månader, säger Linus Jönsson.
Linus Jönsson anser att vården redan idag måste börja anpassa sig till de nya alzheimerläkemedlen. För han är övertygad om att de kommer till Sverige, förr eller senare. I USA har ytterligare en antikroppsbehandling mot alzheimer redan godkänts. Liksom lecanemab rensar donanemab hjärnan från de amyloida plack som sprider sig och skadar hjärnvävnaden vid Alzheimers sjukdom.
Genombrott med blodbiomarkörer
I slutet av 1990-talet kom de första symtomlindrande behandlingarna mot Alzheimers sjukdom. Sedan dess har forskningen lagt ned 500 miljarder kronor (!) för att utveckla nya läkemedel. Linus Jönsson ser de nya bromsmedicinerna som en stor framgång. Det gäller även genombrottet med biomarkörer i blod.
– Det gör det möjligt att avläsa alzheimerförändringar i hjärnan i ett vanligt blodprov. På så sätt blir det enklare och betydligt billigare att hitta rätt patienter för både behandling och kliniska studier, säger Linus Jönsson.
Spännande studier pågår där personer som har alzheimerförändringar i hjärnan men ännu inga symptom behandlas med bromsmediciner. Resultat väntas 2028.
Magnus Westlander
Ojämn tillgång till välfärdsteknik
Möjligheten för personer med demenssjukdom att få tillgång till välfärdsteknik beror till stor del på var de bor. Det framgår av en ny studie från Högskolan i Borås.
Antony Tsertsidis, universitetslektor vid Institutionen för informationsteknolog, Högskolan i Borås, har bland annat undersökt hur väl information om välfärdsteknik för personer med demenssjukdom ges i landet. Exempel på sådan välfärdsteknik är kognitiva hjälpmedel som påminner den sjuke om inbokade möten eller medicinering.
 Studien visar att de flesta kommuner endast ger en begränsad information om välfärdsteknik vilket gör det svårt för personer med demenssjukdom och deras anhöriga att fatta välgrundade beslut om deras vård. Dessuom varierar tillgången till dessa tekniker kraftigt beroende på var man bor, någor som leder till en ojämn tillgång till välfärdsteknik.
Studien visar att de flesta kommuner endast ger en begränsad information om välfärdsteknik vilket gör det svårt för personer med demenssjukdom och deras anhöriga att fatta välgrundade beslut om deras vård. Dessuom varierar tillgången till dessa tekniker kraftigt beroende på var man bor, någor som leder till en ojämn tillgång till välfärdsteknik.
Studien visar också att det kan vara svårt att hitta relevant information online, då den ofta är svår att lokalisera eller navigera. För att åtgärda dessa problem föreslår Antony Tsertsidis att kommuner och regioner bör förbättra både kvaiteten och mängden av den information de tillhandahåller. Bättre kommunkation skulle hjälpa personer med demens och deras familjer att fatta mer informerade beslut om de tekniker som finns tillgängliga.
Läs intervju med Antony Tsertsidis (nytt fönster)
Antony Tsertsidis, universitetslektor vid Institutionen för informationsteknolog, Högskolan i Borås, har bland annat undersökt hur väl information om välfärdsteknik för personer med demenssjukdom ges i landet. Exempel på sådan välfärdsteknik är kognitiva hjälpmedel som påminner den sjuke om inbokade möten eller medicinering.
 Studien visar att de flesta kommuner endast ger en begränsad information om välfärdsteknik vilket gör det svårt för personer med demenssjukdom och deras anhöriga att fatta välgrundade beslut om deras vård. Dessuom varierar tillgången till dessa tekniker kraftigt beroende på var man bor, någor som leder till en ojämn tillgång till välfärdsteknik.
Studien visar att de flesta kommuner endast ger en begränsad information om välfärdsteknik vilket gör det svårt för personer med demenssjukdom och deras anhöriga att fatta välgrundade beslut om deras vård. Dessuom varierar tillgången till dessa tekniker kraftigt beroende på var man bor, någor som leder till en ojämn tillgång till välfärdsteknik.
Studien visar också att det kan vara svårt att hitta relevant information online, då den ofta är svår att lokalisera eller navigera. För att åtgärda dessa problem föreslår Antony Tsertsidis att kommuner och regioner bör förbättra både kvaiteten och mängden av den information de tillhandahåller. Bättre kommunkation skulle hjälpa personer med demens och deras familjer att fatta mer informerade beslut om de tekniker som finns tillgängliga.
Läs intervju med Antony Tsertsidis (nytt fönster)