Apotekare i vårdteam kan minska sjukhusinläggningar
Sjukhusinläggningar på grund av läkemedelsrelaterade problem kan minska om apotekare ingår i vårdteamen. Det framgår av ny forskning vid Umeå universitet.
De nya rönen bygger på en doktorsavhandling som läggs fram den 8 april. Studien omfattar 460 patienter, 65 år och äldre, med demens eller kognitiv svikt. Samtliga var vid något tillfälle mellan 2012 och 2015 inlagda på internmedicinska eller ortopediska avdelningar på sjuhus.
 – När vi gick igenom alla patienters anledningar till den ursprungliga inläggningen, det vill säga innan studiens intervention gjordes, fann vi att hela 41 procent av inläggningarna berodde på läkemedelsrelaterade problem, säger Maria Gustafsson, apotekare och doktorand vid Institutionen för samhällsmedicin och rehabilitering, i ett pressmeddelande, Umeå universitet.
– När vi gick igenom alla patienters anledningar till den ursprungliga inläggningen, det vill säga innan studiens intervention gjordes, fann vi att hela 41 procent av inläggningarna berodde på läkemedelsrelaterade problem, säger Maria Gustafsson, apotekare och doktorand vid Institutionen för samhällsmedicin och rehabilitering, i ett pressmeddelande, Umeå universitet.
Det vanligaste problemet var läkemedelsbiverkningar men även för höga doser och dålig följsamhet var vanligt förekommande.
I studien interventionsdel deltog kliniska apotekare i vårdteamen. Apotekarna kontrollerade att patientens läkemedelslista på sjukhuset var korrekt och komplett. De gjorde även en fördjupad läkemedelsgenomgång av patienternas läkemedel och framförde eventuella förbättringsförslag till ansvarig läkare och vårdteamet.
– Resultaten av interventionen visade att kliniska apotekares medverkan i vårdteamet halverade risken för läkemedelsrelaterade återinläggningar under den 180 dagar långa uppföljningstiden, säger Maria Gustafsson.
Hos patienter med både nedsatt kognition och hjärtsvikt sågs dock ingen effekt av interventionen.
Studien visade också att antipsykotiska läkemedel och övriga psykofarmaka är vanligt f
Sjukhusinläggningar på grund av läkemedelsrelaterade problem kan minska om apotekare ingår i vårdteamen. Det framgår av ny forskning vid Umeå universitet.
De nya rönen bygger på en doktorsavhandling som läggs fram den 8 april. Studien omfattar 460 patienter, 65 år och äldre, med demens eller kognitiv svikt. Samtliga var vid något tillfälle mellan 2012 och 2015 inlagda på internmedicinska eller ortopediska avdelningar på sjuhus.
 – När vi gick igenom alla patienters anledningar till den ursprungliga inläggningen, det vill säga innan studiens intervention gjordes, fann vi att hela 41 procent av inläggningarna berodde på läkemedelsrelaterade problem, säger Maria Gustafsson, apotekare och doktorand vid Institutionen för samhällsmedicin och rehabilitering, i ett pressmeddelande, Umeå universitet.
– När vi gick igenom alla patienters anledningar till den ursprungliga inläggningen, det vill säga innan studiens intervention gjordes, fann vi att hela 41 procent av inläggningarna berodde på läkemedelsrelaterade problem, säger Maria Gustafsson, apotekare och doktorand vid Institutionen för samhällsmedicin och rehabilitering, i ett pressmeddelande, Umeå universitet.
Det vanligaste problemet var läkemedelsbiverkningar men även för höga doser och dålig följsamhet var vanligt förekommande.
I studien interventionsdel deltog kliniska apotekare i vårdteamen. Apotekarna kontrollerade att patientens läkemedelslista på sjukhuset var korrekt och komplett. De gjorde även en fördjupad läkemedelsgenomgång av patienternas läkemedel och framförde eventuella förbättringsförslag till ansvarig läkare och vårdteamet.
– Resultaten av interventionen visade att kliniska apotekares medverkan i vårdteamet halverade risken för läkemedelsrelaterade återinläggningar under den 180 dagar långa uppföljningstiden, säger Maria Gustafsson.
Hos patienter med både nedsatt kognition och hjärtsvikt sågs dock ingen effekt av interventionen.
Studien visade också att antipsykotiska läkemedel och övriga psykofarmaka är vanligt förekommande bland personer med demens på särskilda boenden, samt att läkemedlen används under lång tid, vilket strider mot gällande riktlinjer.
Länk till avhandlingen » (nytt fönster)
Länk till pressmeddelande » (nytt fönster)
Digitalt teknikstöd har svårt att nå ut
Digitalt teknikstöd vid demenssjukdom har svårt att nå användarna. De som får del av stödet har ofta blivit tipsade av vänner och bekanta, inte av vårdpersonal. Det framgår av en studie från Örebro universitet.
– Det är ju arbetsterapeuter som förskriver teknikstöd och visst finns det de som har god kännedom om olika digitalt baserade lösningar och vad som kan fungera i det enskilda fallet. Men generellt sett tycks kunskapen vara mycket ojämn bland arbetsterapeuter, säger Antonios Tsertsidis, doktorand i informatik vid Handelshögskolan i Örebro, som ligger bakom studien.
Antonios Tsertsidis, som har demenssjukdom i släkten, har i sin forskning intervjuat arbetsterapeuter, biståndshandläggare och anhöriga till personer med demenssjukdom om digitalt teknikstöd. Det handlar om dels kognitiva hjälpmedel som kan till exempel påminna den sjuke om medicinering och inbokade möten, dels tekniska lösningar för att anhöriga ska till exempel kunna hålla kontakt med sin närstående.
Flera hinder
Studien är gjord i Örebro med relativt få deltagare men lyfte ändå fram en del hinder för att rätt digitalt teknikstöd ska nå rätt användare. Kunskapsbristen bland många arbetsterapeuter är ett sådant och den kan ligga på flera plan.
– Det kan vara att man helt enkelt inte känner till vilket teknikstöd som finns, inte ens de som kommunen upphandlat. Men det kan också handla om brister när stödet introduceras, man lämnar över det till personen utan att följa upp hur stödet fungerar, säger Antonios Tsertsidis som tror att det egna intresset för ny teknik hos arbetsterapeuten påverkar synen på digitalt teknikstöd och därmed förskrivningen.
Ett annat problem är att digitalt teknikstöd många gånger sätts sin för sent, när personen har kommit för långt i sin sjukdom för att ha nytta av det.
– När demensdiagnosen har ställts är sjukvården rätt snabb med att ordinera läkemedel och kanske får personen någon timmes hemtjänst. Men digitala hjälpmedel dröjer ofta. Möjligen informeras personen och anhöriga att sådana hjälpmedel finns men konkreta förslag verkar snarare komma fr
– Det är ju arbetsterapeuter som förskriver teknikstöd och visst finns det de som har god kännedom om olika digitalt baserade lösningar och vad som kan fungera i det enskilda fallet. Men generellt sett tycks kunskapen vara mycket ojämn bland arbetsterapeuter, säger Antonios Tsertsidis, doktorand i informatik vid Handelshögskolan i Örebro, som ligger bakom studien.
Antonios Tsertsidis, som har demenssjukdom i släkten, har i sin forskning intervjuat arbetsterapeuter, biståndshandläggare och anhöriga till personer med demenssjukdom om digitalt teknikstöd. Det handlar om dels kognitiva hjälpmedel som kan till exempel påminna den sjuke om medicinering och inbokade möten, dels tekniska lösningar för att anhöriga ska till exempel kunna hålla kontakt med sin närstående.
Flera hinder
Studien är gjord i Örebro med relativt få deltagare men lyfte ändå fram en del hinder för att rätt digitalt teknikstöd ska nå rätt användare. Kunskapsbristen bland många arbetsterapeuter är ett sådant och den kan ligga på flera plan.
– Det kan vara att man helt enkelt inte känner till vilket teknikstöd som finns, inte ens de som kommunen upphandlat. Men det kan också handla om brister när stödet introduceras, man lämnar över det till personen utan att följa upp hur stödet fungerar, säger Antonios Tsertsidis som tror att det egna intresset för ny teknik hos arbetsterapeuten påverkar synen på digitalt teknikstöd och därmed förskrivningen.
Ett annat problem är att digitalt teknikstöd många gånger sätts sin för sent, när personen har kommit för långt i sin sjukdom för att ha nytta av det.
– När demensdiagnosen har ställts är sjukvården rätt snabb med att ordinera läkemedel och kanske får personen någon timmes hemtjänst. Men digitala hjälpmedel dröjer ofta. Möjligen informeras personen och anhöriga att sådana hjälpmedel finns men konkreta förslag verkar snarare komma från vänner och bekanta, inte från arbetsterapeut eller annan vårdpersonal, säger Antonios Tsertsidis.
En mer aktiv roll
Biståndshandläggarna skulle kunna fånga upp behovet av digitalt teknikstöd tidigt. Men av intervjuerna framkom att deras arbetsbelastning är hög. Så även om de tycks ha ett gott samarbete med arbetsterapeuterna tror Antonios Tsertsidis att det är framför allt arbetsterapeuterna som behöver spela en mer aktiv roll för att teknikstödet ska nå användarna.
– Jag tror att det handlar om mer utbildning om digitalt teknikstöd för att utjämna kunskapsnivån bland arbetsterapeuter, säger han.
Antonios Tsertsidis, som ingår i den tvärvetenskapliga forskarskolan Successful Ageing vid Örebro universitet, fortsätter att ägna sig åt digital teknik vid demenssjukdom. Bland annat ingår han i ett projekt där personer med demenssjukdom involveras i utvecklingen av nya tekniska lösningar, utifrån deras erfarenheter och behov.
Magnus Westlander
Att behålla tankens kraft
Hur vi lever mitt i livet påverkar hälsan långt upp i åren. Forskning tyder på att högt blodtryck, höga kolesterolnivåer och social isolering i medelåldern ökar risken att utveckla demens på äldre dar. Men att elliminera dessa riskfaktorer i hög ålder påverkar den kognitiva förmågan i liten utsträckning, om än alls. Forskaren Krister Håkansson funderar över möjliga orsaker till detta i en artikel i Äldre i Centrum, nr 2/2017.
Läs hela artikeln här (PDF, 6 sid)

Krister Håkansson,
med dr, lektor vid Linnéuniversitetet och knuten till FINGER-studien vid Karolinska Institutet.
Hur vi lever mitt i livet påverkar hälsan långt upp i åren. Forskning tyder på att högt blodtryck, höga kolesterolnivåer och social isolering i medelåldern ökar risken att utveckla demens på äldre dar. Men att elliminera dessa riskfaktorer i hög ålder påverkar den kognitiva förmågan i liten utsträckning, om än alls. Forskaren Krister Håkansson funderar över möjliga orsaker till detta i en artikel i Äldre i Centrum, nr 2/2017.
Läs hela artikeln här (PDF, 6 sid)

Krister Håkansson,
med dr, lektor vid Linnéuniversitetet och knuten till FINGER-studien vid Karolinska Institutet.
Dags att utgå från demenssjukas resurser
Majoriteten av de som har en demensdiagnos bor kvar hemma. Vad de och deras anhöriga behöver finns det allt för lite kunskap om. Professor Lars-Christer Hydén är övertygad om att det finns mycket att göra för att inkludera personer med demenssjukdom i samhället.
– Mycket av forskningen har fokuserat på vad människor med demenssjukdomar inte kan göra. Jag vill utforska vad de kan göra, själva eller med stöd av andra, och hur det stödet kan utformas, säger Lars-Christer Hydén som är professor vid Ceder, Centrum för demensforskning, i Linköping.
I Sverige beräknas uppemot 150 000 personer leva med en demensdiagnos. Socialstyrelsen har tidigare uppskattat att ungefär hälften av dem bor hemma. En registerstudie av forskare vid Ceder visar att det snarare handlar om två tredjedelar. Samma studie visade att hälften av dem, drygt 50 000 personer, inte har några insatser alls från sjukvård eller äldreomsorg.
– Av demografiska skäl kommer antalet som bor kvar hemma att öka kraftigt de närmaste åren. Det kan handla om sex, sju, kanske tio år, som människor med demenssjukdom lever i hemmiljö, säger Lars-Christer Hydén.
Idag är fokus nästan helt på vård och omsorg och väldigt lite handlar om vad som behövs för att stödja de som bor hemma. Exempelvis deltar bara 14 procent i dagverksamhet, trots evidens för att detta är positivt.
Statsvetare på Ceder studerade åtta svenska kommuner, både små och stora, för att se vilken information som finns för dem som lever med demenssjukdom.
– De tittade på hur det ser ut på hemsidorna, vilka broschyrer som finns och så vidare. Det visade sig att det inte finns någon information alls som riktas direkt till dem.
Andra grupper med funktionsnedsättningar är ofta med i olika planeringsprocesser. Men när forskarna på Ceder tog kontakt med de som planerade ett
Majoriteten av de som har en demensdiagnos bor kvar hemma. Vad de och deras anhöriga behöver finns det allt för lite kunskap om. Professor Lars-Christer Hydén är övertygad om att det finns mycket att göra för att inkludera personer med demenssjukdom i samhället.
– Mycket av forskningen har fokuserat på vad människor med demenssjukdomar inte kan göra. Jag vill utforska vad de kan göra, själva eller med stöd av andra, och hur det stödet kan utformas, säger Lars-Christer Hydén som är professor vid Ceder, Centrum för demensforskning, i Linköping.
I Sverige beräknas uppemot 150 000 personer leva med en demensdiagnos. Socialstyrelsen har tidigare uppskattat att ungefär hälften av dem bor hemma. En registerstudie av forskare vid Ceder visar att det snarare handlar om två tredjedelar. Samma studie visade att hälften av dem, drygt 50 000 personer, inte har några insatser alls från sjukvård eller äldreomsorg.
– Av demografiska skäl kommer antalet som bor kvar hemma att öka kraftigt de närmaste åren. Det kan handla om sex, sju, kanske tio år, som människor med demenssjukdom lever i hemmiljö, säger Lars-Christer Hydén.
Idag är fokus nästan helt på vård och omsorg och väldigt lite handlar om vad som behövs för att stödja de som bor hemma. Exempelvis deltar bara 14 procent i dagverksamhet, trots evidens för att detta är positivt.
Statsvetare på Ceder studerade åtta svenska kommuner, både små och stora, för att se vilken information som finns för dem som lever med demenssjukdom.
– De tittade på hur det ser ut på hemsidorna, vilka broschyrer som finns och så vidare. Det visade sig att det inte finns någon information alls som riktas direkt till dem.
Andra grupper med funktionsnedsättningar är ofta med i olika planeringsprocesser. Men när forskarna på Ceder tog kontakt med de som planerade ett nytt stort bostadsområde i Linköping var intresset ljumt.
– De var inte alls intresserade av våra synpunkter. De ville inte att personer med demens skulle bo där, säger Lars-Christer Hydén.
När en person får demensdiagnos får ofta anhöriga tips om stödgrupper och studiecirklar. Men det finns mycket lite för den som själv har en demenssjukdom.
– Varför inte erbjuda patientskolor för dem som har demensdiagnos och även för par där den ene fått en demenssjukdom?
Det finns ett litet antal självhjälpsgrupper för människor med demenssjukdom men många fler behövs anser Lars-Christer Hydén.
– Vi har följt en sådan grupp och sett att det är otroligt viktigt att få utbyta erfarenheter och ge varandra råd.
Den som får en demensdiagnos idag har ofta använt datorer, läsplattor och smarta telefoner. De fortsätter med detta och flertalet söker information sin sjukdom på nätet. Även personer med demensdiagnos som inte använt en surfplatta tidigare kan lära sig detta.
– De lär sig hur man gör, även om de inte kan förklara hur de har gjort eller ens att de har lärt sig.
Forskarna vid Ceder har intresserat sig mycket för socialt samspel och kommunikation. De har följt femton par som levt länge tillsammans och där den ene fått demensdiagnos. Paren visade sig vara väldigt skickliga på att hitta olika sätt att kommunicera och stödja varandra.
Den som har demens får oftast tilltagande problem när det gäller exempelvis att hitta ord, konstruera hela meningar, med korttidsminne och uppmärksamhet.
– Vi tittade huvudsakligen på par som fungerar väl tillsammans. Där såg vi att personer med demenssjukdom oftast aktivt söker hjälp, som regel med blicken. Det betyder att personen är klar över att hen behöver hjälp och stöd från den andre. Nästan alltid kommer då den friska parten in med ett namn eller ett ord eller ger förslag på vad personen med demens kan mena, säger Lars-Christer Hydén.
Den friska parten kan också ställa frågor på ett sådant sätt att personen med demens kan svara. Lars-Christer Hydén:
– Det blir också mycket av det vi inom forskningen kallar reparationer. Den friska parten försöker komma på vad personen med demens menar: menar du x eller y? Det kan bli långa kedjor av sådana reparationer. Det intressanta är att detta bygger helt och hållet på samarbete mellan aktiva parter.
Långt in i demenssjukdomen har människor kvar önskan av att samspela och interagera med andra, understryker Lars-Christer Hydén. Han berättar om en kvinna på ett demensboende som skrek mycket rakt ut. Hennes skrik kom sällan när någon annan pratade, visade det sig. Hon skrek så att säga när det blev ”ledigt”.
– Vi föds med en önskan att söka ögonkontakt och samspela med andra. Det är också något av det sista vi tappar i livet.
Det är viktigt att stötta personen med demenssjukdom och det sociala nätverket som finns runtomkring menar han.
– Vi måste överhuvudtaget tänka som vi gör när det gäller dem som har andra svåra sjukdomar. Det handlar om att ha en bra livskvalitet. Vi måste kunna leva med sjukdomen i samhället och tillsammans med andra människor, säger Lars-Christer Hydén.
Kari Molin

Professor Lars-Christer Hydén efterlyser fler självhjälpsgrupper för personer med demenssjukdom.
Fysisk träning underlättar vardagssysslor
Regelbunden fysisk träning har en gynnsam inverkan på demenssjuka personers rörelseförmåga och möjligheter att utföra vardagliga sysslor. Det visar en ny avhandling från Umeå universitet.
Sjukgymnast Håkan Littbrand har studerat effekterna av ett "högintensivt funktionellt träningsprogram" som genomförts två till tre gånger i veckan på nio äldreboenden. Träningen har skett i grupp med individuella övningar, anpassade efter deltagarnas förmåga.
 Effekterna av tre månaders träning var positiva, även för de drygt 50 deltagarna med demenssjukdom i mild till måttlig fas.
Effekterna av tre månaders träning var positiva, även för de drygt 50 deltagarna med demenssjukdom i mild till måttlig fas.
– Resultaten visade att de i högre grad hade bibehållit sina ADL-funktioner (förmågan att klara sina vardagssysslor red anm) jämfört med de demenssjuka som inte deltog i träningsprogrammet, säger Håkan Littbrand som den 5 mars försvarar sin avhandling vid Umeå universitet.
Träningen hade även en gynnsam effekt på balans, gångförmåga och benstyrka. Det talar för att personer med demenssjukdom kan tillgodogöra sig rehabilitering, menar Håka Littbrand, och att deras fallrisk kan påverkas av regelbunden individanpassad fysisk träning.
– Till skillnad mot deltagarna utan demens så förhindrade träningsprogrammet även en försämring i att utföra aktiviteter i dagligt liv (ADL). Effekten kvarstod dock inte tre månader efter träningsperiodens slut, vilket tyder på att kontinuerlig träning kan behövas för att bibehålla effekten.
Det träningsprogram – the HIFE Program – som användes har Håkan Littbrand utvecklat tillsammans med sjukgymnastkollegerna Nina Lindelöf och Erik Rosendahl vid Institutionen för samhällsmedicin, rehabilitering och geriatrik. Det bygger på att portabel träning
Regelbunden fysisk träning har en gynnsam inverkan på demenssjuka personers rörelseförmåga och möjligheter att utföra vardagliga sysslor. Det visar en ny avhandling från Umeå universitet.
Sjukgymnast Håkan Littbrand har studerat effekterna av ett "högintensivt funktionellt träningsprogram" som genomförts två till tre gånger i veckan på nio äldreboenden. Träningen har skett i grupp med individuella övningar, anpassade efter deltagarnas förmåga.
 Effekterna av tre månaders träning var positiva, även för de drygt 50 deltagarna med demenssjukdom i mild till måttlig fas.
Effekterna av tre månaders träning var positiva, även för de drygt 50 deltagarna med demenssjukdom i mild till måttlig fas.
– Resultaten visade att de i högre grad hade bibehållit sina ADL-funktioner (förmågan att klara sina vardagssysslor red anm) jämfört med de demenssjuka som inte deltog i träningsprogrammet, säger Håkan Littbrand som den 5 mars försvarar sin avhandling vid Umeå universitet.
Träningen hade även en gynnsam effekt på balans, gångförmåga och benstyrka. Det talar för att personer med demenssjukdom kan tillgodogöra sig rehabilitering, menar Håka Littbrand, och att deras fallrisk kan påverkas av regelbunden individanpassad fysisk träning.
– Till skillnad mot deltagarna utan demens så förhindrade träningsprogrammet även en försämring i att utföra aktiviteter i dagligt liv (ADL). Effekten kvarstod dock inte tre månader efter träningsperiodens slut, vilket tyder på att kontinuerlig träning kan behövas för att bibehålla effekten.
Det träningsprogram – the HIFE Program – som användes har Håkan Littbrand utvecklat tillsammans med sjukgymnastkollegerna Nina Lindelöf och Erik Rosendahl vid Institutionen för samhällsmedicin, rehabilitering och geriatrik. Det bygger på att portabel träningsutrustning utnyttjas, till exempel viktbälten, och kan bedrivas utan tillgång till speciellt anpassade lokaler.
Magnus Westlander
Avhandlingen heter Physical exercise for older people: focusing on people living in residential care facilities and people with dementia
(Fysisk träning för äldre personer – fokus på personer i särskilt boende och personer med demenssjukdom).
Historien om biståndshandläggaren
Idéerna och förhoppningarna om vad biståndshandläggarna ska göra har varit många. I yrkesrollen finns uppenbara motsättningar mellan att agera grindvakt och ta hänsyn till snäva budgetramar och att bedöma de äldres behov och vara socialarbetare. Det skriver Pär Schön, fil dr i socialt arbete och utredare vid Stiftelsen Äldrecentrum, i en artikel i Äldre i Centrum.
Yrket som specialiserade biståndshandläggare är nästan årsbarn med Ädelreformen. Här ges en översiktlig bild av hur det från början var tänkt, hur det sedan blev samt några tänkbara framtida utvecklingsscenarier.
Det har funnits flera motiv för att införa biståndshandläggare inom äldreomsorgen. Motiven har dock varierat över tid och är i vissa fall motstridiga. Från 1990-talet och framåt har utvecklingen inom äldreomsorgen allt mer kommit att präglas av idéer från New Public Management-skolan, med ett ökande inslag av ekonomi- och marknadsorientering. Många kommuner valde att införa den så kallade beställar- och utförarmodellen, vilket innebar en tudelning av den tidigare hemtjänstassistentrollen. Två nya yrkeskategorier uppstod – biståndshandläggare som svarar för myndighetsutövningen (beställare) och enhetschefer (utförare).
 |
| Pär Schön |
De kommuner som var tidigt ute med att separera beställning från utförande gjorde det främst som ett led i att möjliggöra konkurrensutsättning av kommunala verksamheter. Därför var det nödvändigt att införa renodl
Idéerna och förhoppningarna om vad biståndshandläggarna ska göra har varit många. I yrkesrollen finns uppenbara motsättningar mellan att agera grindvakt och ta hänsyn till snäva budgetramar och att bedöma de äldres behov och vara socialarbetare. Det skriver Pär Schön, fil dr i socialt arbete och utredare vid Stiftelsen Äldrecentrum, i en artikel i Äldre i Centrum.
Yrket som specialiserade biståndshandläggare är nästan årsbarn med Ädelreformen. Här ges en översiktlig bild av hur det från början var tänkt, hur det sedan blev samt några tänkbara framtida utvecklingsscenarier.
Det har funnits flera motiv för att införa biståndshandläggare inom äldreomsorgen. Motiven har dock varierat över tid och är i vissa fall motstridiga. Från 1990-talet och framåt har utvecklingen inom äldreomsorgen allt mer kommit att präglas av idéer från New Public Management-skolan, med ett ökande inslag av ekonomi- och marknadsorientering. Många kommuner valde att införa den så kallade beställar- och utförarmodellen, vilket innebar en tudelning av den tidigare hemtjänstassistentrollen. Två nya yrkeskategorier uppstod – biståndshandläggare som svarar för myndighetsutövningen (beställare) och enhetschefer (utförare).
 |
| Pär Schön |
De kommuner som var tidigt ute med att separera beställning från utförande gjorde det främst som ett led i att möjliggöra konkurrensutsättning av kommunala verksamheter. Därför var det nödvändigt att införa renodlade biståndshandläggare som stod neutrala mot dem som skulle utföra insatserna. Den tidigare hemtjänstassistentrollen ansågs inte längre juridiskt gångbar.
Ett annat viktigt motiv till att specialisera biståndshandläggningen var att förbättra rättssäkerheten för de äldre. Renodlade biståndshandläggare antogs leda till ökad professionalitet vilket i sin tur förmodades leda till ökad rättssäkerhet och effektivitet.
Det fanns olika uppfattningar om vilken funktion biståndshandläggarna skulle ha. Från vissa håll menade man att handläggarna endast skulle utgå från socialtjänstlagen och de äldres behov, och inte ta hänsyn till kommunens ekonomiska förutsättningar och personaltillgång vid bedömningarna. Tongångarna var bland annat att biståndshandläggarna skulle stå på de äldres sida och vara deras kurator och språkrör.
Från andra håll menade man att biståndshandläggarna skulle ha budgetansvar och att de från sin centrala position i organisationen skulle kunna bevilja insatser som kombinerade låga kostnader för kommunen med att det blev bra för den äldre.
Idéerna och förhoppningarna om vad biståndshandläggarna skulle göra var många. De fick snabbt en central funktion inom äldreomsorgen. De är också en yrkesgrupp som har fått mycket uppmärksamhet genom åren, framförallt på grund av att de fattar beslut som kan bli mycket kostnadskrävande för kommunen.
Av forskningen om biståndshandläggning framgår att handläggarnas yrkesroll är fylld av motsättningar. De förväntas bland annat vara myndighetsutövare, socialarbetare, administratörer, informatörer, grindvakter, konsumentupplysare, kvalitetsuppföljare och samverkanspartner gentemot andra organisationer. Det finns uppenbara motsättningar mellan att agera grindvakt och ta hänsyn till snäva budgetramar och att bedöma de äldres behov och vara socialarbetare.
Biståndshandläggarna har fått erfara hur begreppen skälig levnadsnivå och behov har förändrats över tid. Resurserna har inte följt med de ökande behoven och handläggarna har fått hantera biståndet inom kommunens ekonomiska ramar. Det konfliktfyllda arbetet att med begränsade resurser leva upp till högt uppställda ambitioner och mål har lett till att biståndshandläggarna blivit en ifrågasatt och kritiserad yrkesgrupp.
Flera studier pekar på att biståndshandläggningen har blivit mer formaliserad och att administrationen har ökat. De administrativa stödfunktionerna beskrivs som otillräckliga. Fokus i arbetet har allt mer hamnat på ”handläggning” på bekostnad av socialarbetarens insatser såsom information, rådgivning och vägledning till de äldre. Besluten baseras ofta på kommunernas egna ”insatskataloger” och riktlinjer, som sällan är politiskt beslutade och offentliga, istället för på utredningar om vilka behov och önskemål de äldre egentligen har.
Biståndshandläggarnas arbetsbelastning är mycket hög och antalet klienter är många. År 2009 hade en handläggare inom äldreomsorgen i Stockholms stad i genomsnitt 140 klienter, vilket kan jämföras med 70 inom funktionshinder och 50 inom socialpsykiatrin. En konsekvens av den höga arbetsbelastningen är att uppföljningar av beslut har blivit en eftersatt del av arbetet.
Flera studier visar att biståndshandläggarna på många håll har specialiserats mot begränsade områden som till exempel vårdplaneringar, utskrivningar, demenssjukdom, särskilt boende och hemtjänst. En annan trend är så kallad ”teambaserad” eller ”ärendelös” organisering. Handläggarna delas in i geografiska områden med arbetsgrupper som ansvarar för de boende i området. Det innebär att de äldre inte har en specifik handläggare, utan de får vända sig till en arbetsgrupp.
Under senare år har allt fler kommuner infört valfrihet inom äldreomsorgen. Kundvalet upptar mycket tid för handläggarna som förväntas vara ”konsumentvägledare” och ge adekvat och jämförbar information om de olika utförarna.
Utifrån den hittillsvarande utvecklingen är det naturligtvis svårt att förutse vilken riktning biståndshandläggningen kommer ta i framtiden.
En politisk vilja är att på olika sätt söka minska myndighetsutövningen och byråkratin, framförallt när det gäller serviceinsatser. Flera kommuner har infört, eller planerar att införa någon form av förenklad biståndshandläggning. Ofta får den äldre själv bestämma vad som ska utföras inom en viss tidsram. De erfarenheter som har gjorts visar att detta frigör tid, tid som kan ägnas åt uppföljning av mer omsorgskrävande klienter. Detta ligger i linje både med vad de äldre själva önskar och ändringen i socialtjänstlagen som trädde i kraft 2011 och betonar den äldres inflytande över hjälpen (5 kap. 5 §). Att helt avskaffa biståndshandläggningen, som vissa kommuner haft planer på, förefaller vara högst osannolikt.
En motsatt utveckling är ökad detaljreglering och kontroll. En del kommuner har infört digitala system för att styra och kontrollera att vårdbiträdet utför exakt det (innehåll och tid) som står i beslutet. Socialstyrelsens förslag till nya föreskrifter om bemanning i särskilda boenden pekar i samma riktning. Där erinras om att det även vid beslut om särskilt boende krävs ett särskilt beslut om hemtjänstinsatser. För närvarande fattas i drygt 80 procent av fallen ett rambeslut utan att i detalj precisera vilka insatser som ska utföras.
I kölvattnet av debatten om den senaste tidens vårdskandaler och vinster i omsorgen hörs allt fler röster som kräver ökad kontroll och kvalitetsuppföljning. Det visar på vikten av att biståndshandläggarna får förutsättningar att följa upp de äldres stöd och hjälp.
Det är hög tid att tydliggöra och bestämma vilken roll och funktion biståndshandläggarna ska ha i framtiden. Ska de bli det de en gång var tänkta att vara – äldreomsorgens socialarbetare och de äldres kurator – eller ska de fortsätta att vara äldreomsorgens grindvakter och administratörer?
Referenser
Blomberg, S. (2004). Specialiserad biståndshandläggning inom den kommunala äldreomsorgen. Genomförandet av en organisationsform och dess praktik. (Akad. avh.) Lunds universitet, institutionen för socialt arbete.
Lindelöf, M. & Rönnbäck, E. (2004). Att fördela bistånd. Om handläggningsprocessen inom äldreomsorgen. (Akad. avh.) Umeå universitet, institutionen för socialt arbete.
Norman, E. & Schön, P. (2005). Biståndshand-läggare – ett (o)möjligt uppdrag. En översikt av aktuell forskning om biståndshandläggarnas yrkesroll och organisering. Rapport 2005:4. Stockholm: Stiftelsen Stockholms läns Äldre-centrum.
Norman, E. (2010). Biståndshandläggare
– att vakta pengar eller bedöma äldres behov. Dialogseminarier med biståndshandläggare och deras chefer i Stockholms stad. Rapport 2010:13. Stockholm: Stiftelsen Stockholms läns Äldrecentrum.
Instrument kan avläsa problem vid förflyttningar
Varför klarar inte jag att hjälpa Agda att ta sig ur rullstolen när min arbetskamrat gör det? Frågan ställs nog då och då inom demensvården. En avhandling från Örebro universitet kan ha både svaret och lösningen.
Det är fysioterapeut Charlotta Thunborg som i sitt avhandlingsarbete har utvecklat och testat ett bedömningsinstrument för att analysera förflyttningar. Förflyttningar inom demensvården bygger ofta på en relation. Många vårdtagare behöver hjälp med att resa sig, sätta sig eller vända sig i sängen. Sådana situationer kan skapa stress inte bara hos den som tar emot hjälp.
– Det är inte ovanligt att undersköterskor säger att ”det fungerar när någon annan gör det”. De tycker de gör som de har lärt sig och förstår inte varför Agda klarar av att gå på toaletten när fysioterapeuten är med, men inte när de är ensamma med den demenssjuka personen, säger Charlotta Thunborg och fortsätter:
– Men beteendena i de båda situationerna kanske inte ser exakt likadana ut och instrumentet kan hjälpa till att upptäcka det.
Bedömningsinstrumentet innehåller totalt 17 frågor. Åtta av dem berör vårdtagaren och handlar om bland annat rörelsemönster, kroppskontroll och behov av stöd. Resten av frågorna kretsar kring vårdarens beteende; hur information ges, förmågan att hålla kontakt och anpassa sig till vårdtagaren.
I sin forskning har Charlotta Thunborg både intervjuat vårdpersonal och videofilmat olika situationer, till exempel när en vårdtagare vägrar att ta emot hjälp för att kunna förflytta sig. Genom att pröva olika åtgärder och mäta deras effekt kunde Charlotta Thunborg se när motståndet hos vårdtagaren minskade. Ett vanligt problem var till exempel att vårpersonalen erbjöd för många alternativ samtidigt.
– Genom att låta vårdaren gå ut en stund fick vårdtagaren möjlighet att göra en sak i taget. På så sätt ök
Varför klarar inte jag att hjälpa Agda att ta sig ur rullstolen när min arbetskamrat gör det? Frågan ställs nog då och då inom demensvården. En avhandling från Örebro universitet kan ha både svaret och lösningen.
Det är fysioterapeut Charlotta Thunborg som i sitt avhandlingsarbete har utvecklat och testat ett bedömningsinstrument för att analysera förflyttningar. Förflyttningar inom demensvården bygger ofta på en relation. Många vårdtagare behöver hjälp med att resa sig, sätta sig eller vända sig i sängen. Sådana situationer kan skapa stress inte bara hos den som tar emot hjälp.
– Det är inte ovanligt att undersköterskor säger att ”det fungerar när någon annan gör det”. De tycker de gör som de har lärt sig och förstår inte varför Agda klarar av att gå på toaletten när fysioterapeuten är med, men inte när de är ensamma med den demenssjuka personen, säger Charlotta Thunborg och fortsätter:
– Men beteendena i de båda situationerna kanske inte ser exakt likadana ut och instrumentet kan hjälpa till att upptäcka det.
Bedömningsinstrumentet innehåller totalt 17 frågor. Åtta av dem berör vårdtagaren och handlar om bland annat rörelsemönster, kroppskontroll och behov av stöd. Resten av frågorna kretsar kring vårdarens beteende; hur information ges, förmågan att hålla kontakt och anpassa sig till vårdtagaren.
I sin forskning har Charlotta Thunborg både intervjuat vårdpersonal och videofilmat olika situationer, till exempel när en vårdtagare vägrar att ta emot hjälp för att kunna förflytta sig. Genom att pröva olika åtgärder och mäta deras effekt kunde Charlotta Thunborg se när motståndet hos vårdtagaren minskade. Ett vanligt problem var till exempel att vårpersonalen erbjöd för många alternativ samtidigt.
– Genom att låta vårdaren gå ut en stund fick vårdtagaren möjlighet att göra en sak i taget. På så sätt ökade tilltron till den egna förmågan, något som gjorde det lättare att erbjuda hjälp på ett sätt som personen med demenssjukdom kunde ta emot, säger Charlotta Thunborg.
Bedömningsinstrumentet som Charlotta Thunborg testat är framtaget för forskningsändamål men kan även användas i den kliniska vardagen på demensboendet. Behovet av ett sådant instrument finns och hon har förhoppningar om att kunna utveckla en enklare och mer hanterbar version i framtiden.
– Arbetsterapeuter och fysioterapeuter arbetar ju ofta konsultativt i äldreomsorgen och jag tror att sådan förenklat bedömningsinstrument skulle vara efterfrågat till exempel när de handleder vårdpersonal, säger Charlotta Thunborg.
Magnus Westlander
Charlotta Thunborgs avhandling heter Exploring dementia care dyads' person transfer situations from a behavioral medicine perspective in physiotherapy: development of an assessment scale, länk till avhandlingen »

Charlotta Thunborg, fysioterapeut, har testat ett bedömningsinstrument vid förflyttningar i demensvården.
Kan demens ha något samband med ADHD?
En studie från Argentina visar ett möjligt samband mellan ADHD och Lewykroppsdemens. Karin Jonasson berättar om ett preliminärt fynd som ger intressanta infallsvinklar för vidare forskning.
Lewykroppsdemens uppmärksammades på 1980-talet och blev en egen diagnos i mitten på 1990-talet. Lewykroppsdemens skiljer sig från andra demenssjukdomar genom symptom som parkinsonliknande rörelsemönster, visuella hallucinationer och fluktuationer i kognition. ADHD är idag ett välkänt neuropsykiatriskt fenomen. Individer med ADHD-problematik kan ha problem med uppmärksamhet, impulskontroll och hyperaktivitet.
Studien har nu sett ett samband mellan dessa fenomen.
Studien utfördes på ett sjukhus i Buenos Aires, Argentina. Hypotesen som prövades var att uppmärksamhetsstörning kan föregå Lewykroppsdemens uttryckt som vuxen-ADHD-symptom långt före klinisk start av demens. Populationen i urvalet motsvarade medelklassen i Buenos Aires centrumkärna och kan därmed antas vara generaliserbar till medelklassen i västvärlden.
Från ett patientregister skapades tre grupper. Den första med individer med mild till måttlig Lewykroppsdemens, den andra med mild till måttlig Alzheimers sjukdom och en tredje kontroll grupp med friska individer. Alla tre grupper undersöktes av två neurologer, blinda för studiens syfte, för retrospektiv diagnostisering av ADHD. I de fall personen med demens själv inte kunde svara på frågor kring barndom användes anhöriga för att samla in information. Därför används termen ADHD-symptom istället för ADHD diagnos.
Resultatet visar på att Lewykroppsdemens patienterna i mycket större utsträckning hade ADHD-symptom i barndom och vuxen ålder än individerna i de båda andra grupperna. Studien identifierade en signifikant högre risk för Lewykroppsdemens bland patienter med tidigare ADHD-symptom. En möjlig förklaring till detta är, enligt författarna, att ADHD och Lewyk
En studie från Argentina visar ett möjligt samband mellan ADHD och Lewykroppsdemens. Karin Jonasson berättar om ett preliminärt fynd som ger intressanta infallsvinklar för vidare forskning.
Lewykroppsdemens uppmärksammades på 1980-talet och blev en egen diagnos i mitten på 1990-talet. Lewykroppsdemens skiljer sig från andra demenssjukdomar genom symptom som parkinsonliknande rörelsemönster, visuella hallucinationer och fluktuationer i kognition. ADHD är idag ett välkänt neuropsykiatriskt fenomen. Individer med ADHD-problematik kan ha problem med uppmärksamhet, impulskontroll och hyperaktivitet.
Studien har nu sett ett samband mellan dessa fenomen.
Studien utfördes på ett sjukhus i Buenos Aires, Argentina. Hypotesen som prövades var att uppmärksamhetsstörning kan föregå Lewykroppsdemens uttryckt som vuxen-ADHD-symptom långt före klinisk start av demens. Populationen i urvalet motsvarade medelklassen i Buenos Aires centrumkärna och kan därmed antas vara generaliserbar till medelklassen i västvärlden.
Från ett patientregister skapades tre grupper. Den första med individer med mild till måttlig Lewykroppsdemens, den andra med mild till måttlig Alzheimers sjukdom och en tredje kontroll grupp med friska individer. Alla tre grupper undersöktes av två neurologer, blinda för studiens syfte, för retrospektiv diagnostisering av ADHD. I de fall personen med demens själv inte kunde svara på frågor kring barndom användes anhöriga för att samla in information. Därför används termen ADHD-symptom istället för ADHD diagnos.
Resultatet visar på att Lewykroppsdemens patienterna i mycket större utsträckning hade ADHD-symptom i barndom och vuxen ålder än individerna i de båda andra grupperna. Studien identifierade en signifikant högre risk för Lewykroppsdemens bland patienter med tidigare ADHD-symptom. En möjlig förklaring till detta är, enligt författarna, att ADHD och Lewykroppsdemens kan ha gemensam biologisk bas. Båda tillstånden orsakas av reduktioner i två stora aktiveringssystem i hjärnan som rör dopamin och noradrenalin. Dessa verkar spela en central roll i utvecklingen av både ADHD och Lewykroppsdemens.
Vid Lewykroppsdemens har proteinansamlingar upptäckts i avgörande strukturer för produktion av dopamin och noradrenalin. Det orsakar minskad produktion av dessa substanser och därmed minskad förekomst av dopamin och noradrenalin i hjärnan. ADHD-studier har visat att när förekomsten av dopamin och noradrenalin ökar har kärnsymptomen vid ADHD minskat.
Instrumentet som användes för att påvisa ADHD-symptom i barndom delades genom en faktoranalys in i fyra faktorer: emotionell, impulsivitet och trotsbeteende, impulsivitet och hyperaktivitet samt uppmärksamhetsstörning. De tre grupperna skilde sig signifikant när det gällde faktor 3, det vill säga impulsivitet och hyperaktivitet. De med Lewykroppsdemens hade under barndom och vuxenliv haft dessa symptom i ett mycket mer systematiskt mönster än personerna i alzheimergruppen och kontrollgruppen.
Den intressanta frågan som väcks är om det är den här varianten (faktor 3) av ADHD som kopplas till senare utveckling av Lewykroppsdemens och vilka insatser bör i så fall göras för denna grupp på ett tidigt stadium. Det vore intressant med en ny studie som följer individer med ADHD-diagnos av faktor 3-typ för att se hur många som utvecklar Lewykroppsdemens senare i livet.
Karin Jonasson, psykolog, habilitering och hjälpmedel, Uppsala läns landsting
karin.jonasson@psykolog.net
Referens
A. Golimstok, J. I. Rojas. M. Romano, M. C. Zurru, D. Doctorovich & E. Cristiano (2010) Previous adult attention-deficit and hyperactivity disorder symptoms and risk of dementia with Lewy bodies: a case-controll study. European Journal of Neurology, 18, 78-84
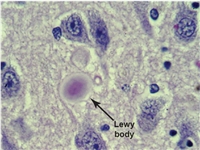
Röda fläcken på fotot är en Lewykropp,
en ansamling av proteiner i hjärnan och
ett typiskt drag vid Lewykroppsdemens.
Läs mer om Lewykroppsdemens under Fakta om demens »
Leva med kognitiv svikt
Demensjukdomar påverkar minne, tankeförmåga och andra kognitiva funktioner. Vilka konsekvenser de kan få i vardagen undersöker arbetsterapeut Maria Johansson i sin doktorsavhandling. Här ger hon en kort sammanfattning.
Antalet äldre i samhället ökar och åldrandet i sig innebär en ökad risk att drabbas av sjukdomar som påverkar vår kognitiva förmåga (förmågan att minnas, tänka etc), till exempel demenssjukdom. Att drabbas av nedsatt kognitiv förmåga inverkar på hur vi klarar att utföra dagliga aktiviteter och sysslor som är viktiga för oss. Detta påverkar i sin tur vår livskvalitet.
Med bättre verktyg för tidig upptäckt av kognitiv nedsättning och dess konsekvenser i vardagen ökar möjligheterna att sätta in tidiga åtgärder för att förhindra inaktivitet och i stället bevara eller öka livskvaliteten. Det övergripande syftet med min avhandling är att öka kunskapen om konsekvenser av kognitiv nedsättning i vardagliga livet och kring undersökningsmetoder som används i vården för att fånga in dessa svårigheter.
Avhandlingen omfattar fyra studier med olika metoder och olika deltagare. I den första studien undersöktes sambandet mellan kognition, aktiviteter i dagliga livet, och upplevd hälsorelaterad livskvalitet hos 85-åringar i Linköpings kommun. Studien var en del av Elderly in Linköping Screening Assessment 85 (ELSA 85) där samtliga personer födda 1922 och boende i Linköpings kommun bjöds in att delta. Resultaten visade att även mild kognitiv funktionsnedsättning har ett samband med nedsatt förmåga att utföra vardagliga aktiviteter och lägre skattad hälsorelaterad livskvalitet.
I den andra studien utvärderades ett kognitivt test, Cognistat, som används i minnesutredningar i primärvården. Vi ville se hur väl det identifierar personer med kognitiv svikt. Testet administrerades av arbetsterapeuter på vårdcentraler i Linköping och resultatet jämför
Demensjukdomar påverkar minne, tankeförmåga och andra kognitiva funktioner. Vilka konsekvenser de kan få i vardagen undersöker arbetsterapeut Maria Johansson i sin doktorsavhandling. Här ger hon en kort sammanfattning.
Antalet äldre i samhället ökar och åldrandet i sig innebär en ökad risk att drabbas av sjukdomar som påverkar vår kognitiva förmåga (förmågan att minnas, tänka etc), till exempel demenssjukdom. Att drabbas av nedsatt kognitiv förmåga inverkar på hur vi klarar att utföra dagliga aktiviteter och sysslor som är viktiga för oss. Detta påverkar i sin tur vår livskvalitet.
Med bättre verktyg för tidig upptäckt av kognitiv nedsättning och dess konsekvenser i vardagen ökar möjligheterna att sätta in tidiga åtgärder för att förhindra inaktivitet och i stället bevara eller öka livskvaliteten. Det övergripande syftet med min avhandling är att öka kunskapen om konsekvenser av kognitiv nedsättning i vardagliga livet och kring undersökningsmetoder som används i vården för att fånga in dessa svårigheter.
Avhandlingen omfattar fyra studier med olika metoder och olika deltagare. I den första studien undersöktes sambandet mellan kognition, aktiviteter i dagliga livet, och upplevd hälsorelaterad livskvalitet hos 85-åringar i Linköpings kommun. Studien var en del av Elderly in Linköping Screening Assessment 85 (ELSA 85) där samtliga personer födda 1922 och boende i Linköpings kommun bjöds in att delta. Resultaten visade att även mild kognitiv funktionsnedsättning har ett samband med nedsatt förmåga att utföra vardagliga aktiviteter och lägre skattad hälsorelaterad livskvalitet.
I den andra studien utvärderades ett kognitivt test, Cognistat, som används i minnesutredningar i primärvården. Vi ville se hur väl det identifierar personer med kognitiv svikt. Testet administrerades av arbetsterapeuter på vårdcentraler i Linköping och resultatet jämfördes sedan mot andra neuropsykologiska test och den diagnos personerna fick på specialiserad minnesmottagning efter noggrann utredning.
Studien visar att Cognistat korrekt identifierade 85 % av de som hade en kognitiv svikt och 79 % av de som inte hade någon kognitiv svikt, vilket var bättre än de test som rekommenderas i Socialstyrelsens nationella riktlinjer.
I den tredje studien utvecklades ett instrument, Cognitive Impairment in Daily Life (CID), som avser att mäta förändringar i förmågan att utföra aktiviteter i dagliga livet hos personer som söker för minnesnedsättning. Instrumentet har utvecklats i flera steg och har prövats av arbetsterapeuter på vårdcentraler och på specialiserad minnesmottagning.
Instrumentet är en vidareutveckling av tidigare instrument och spänner över många aktiviteter i vardagslivet och kopplar svårigheter till kognitiva nedsättningar som till exemepl initiativ, planering och minne. Studien visar att CID har god innehållsvaliditet, dvs. att det mäter det som det avser att mäta och fortsatt prövning pågår.
I den fjärde studien var syftet att undersöka upplevelsen av kognitiv funktionsnedsättning och dess konsekvenser i vardagen och behovet av stöd hos personer med lindrig kognitiv svikt eller mild demens och deras anhöriga. Resultatet visade att personerna upplevde kognitiva förändringar som kunde vara betungande och resulterade i förändrat aktivitetsmönster.
Anhöriga såg ibland större svårigheter och förändringar än de drabbade personerna och försökte vara ett stöd i vardagen. Resultatet visade även att insatserna i vården för dessa personer kan förbättras och bör anpassas efter vilken fas i demenssjukdomen man befinner sig.
Sammanfattningsvis visar studierna att även mild kognitiv funktionsnedsättning påverkar vardagen och leder till minskad livskvalitet. För att förbättra insatserna för personer med kognitiv funktionsnedsättning, är det viktigt att inte bara bedöma kognitiva funktioner, utan även dess konsekvenser i vardagen. CID är ett verktyg som kan användas som en del i detta.
Maria Johansson, arbetsterapeut och med dr,
avd för geriatrik, Institutionen för klinisk och experimentell medicin
Maria Johanssons avhandling heter Cognitive impairment and its concequences in everyday life (2015), länk till avhandling »

Maria Johansson, arbetsterapeut
och med dr
Sköra äldre behöver empatisk arkitektur
Äldreboendet har varit en återkommande fråga för arkitekter. Nyligen försvarade Jonas E Andersson en doktorshandling i ämnet vid Kungliga Tekniska Högskolan. Här berättar han om sina fynd och vikten av empatisk arkitektur.
Under 1900‐talet har äldreboende varit en återkommande fråga för arkitekter. Den har handlat om att hitta en rumslig avvägning mellan bostad, anpassning mot kognitivt och funktionellt funktionshinder, och rumsupplevelse, samt anpassning för arbetet att ge god omsorg och vård till sköra äldre personer.
Min doktorsavhandling behandlar arkitektur för det sköra åldrandet, äldreboendet, och innehåller sju artiklar som i ett bakåtblickande, samtidsbeskrivande och framtidsblickande perspektiv belyser aspekter på samspelet mellan sköra äldre personer och det byggda rummet.
I samband med tre socialpolitiska reformer under 1900‐talet, har arkitekter konsulterats på nationell nivför att definiera vad hemlikhet innebär arkitektoniskt för sköra äldre personer som bor på ett äldreboende. Den första arkitekttävlingen inträffade 1907 och handlade om byggnader med "största möjliga hemlikhet" för 25 eller 50 personer.
Svenska Fattigvårdsförbundet var missnöjd med de inkomna förslagen, men gav ett andra pris till en småskalig byggnad för 25 personer. Hemlikheten fanns i den utvändiga träarkitektur som omtolkade traditionella byggnadsideal i nationalromantisk stil. Byggnadslösningen upphöjdes till ett ideal och under perioden 1920‐1935 uppfördes 1400 liknande byggnader (ny‐ och ombyggnad).
Ålderdomshemmen skiljdes från fattigvårdslagstiftningen år 1947, och boende och omsorg om sköra äldre blev en del av kommunernas ansvar om sina invånare. Inför reformen arrangerades en andra tävling för arkitekter för att utveckla hemlikhet inom det s.k. nya ålderdomshemmet.
Smålägenheter med eget badrum, pentry
Äldreboendet har varit en återkommande fråga för arkitekter. Nyligen försvarade Jonas E Andersson en doktorshandling i ämnet vid Kungliga Tekniska Högskolan. Här berättar han om sina fynd och vikten av empatisk arkitektur.
Under 1900‐talet har äldreboende varit en återkommande fråga för arkitekter. Den har handlat om att hitta en rumslig avvägning mellan bostad, anpassning mot kognitivt och funktionellt funktionshinder, och rumsupplevelse, samt anpassning för arbetet att ge god omsorg och vård till sköra äldre personer.
Min doktorsavhandling behandlar arkitektur för det sköra åldrandet, äldreboendet, och innehåller sju artiklar som i ett bakåtblickande, samtidsbeskrivande och framtidsblickande perspektiv belyser aspekter på samspelet mellan sköra äldre personer och det byggda rummet.
I samband med tre socialpolitiska reformer under 1900‐talet, har arkitekter konsulterats på nationell nivför att definiera vad hemlikhet innebär arkitektoniskt för sköra äldre personer som bor på ett äldreboende. Den första arkitekttävlingen inträffade 1907 och handlade om byggnader med "största möjliga hemlikhet" för 25 eller 50 personer.
Svenska Fattigvårdsförbundet var missnöjd med de inkomna förslagen, men gav ett andra pris till en småskalig byggnad för 25 personer. Hemlikheten fanns i den utvändiga träarkitektur som omtolkade traditionella byggnadsideal i nationalromantisk stil. Byggnadslösningen upphöjdes till ett ideal och under perioden 1920‐1935 uppfördes 1400 liknande byggnader (ny‐ och ombyggnad).
Ålderdomshemmen skiljdes från fattigvårdslagstiftningen år 1947, och boende och omsorg om sköra äldre blev en del av kommunernas ansvar om sina invånare. Inför reformen arrangerades en andra tävling för arkitekter för att utveckla hemlikhet inom det s.k. nya ålderdomshemmet.
Smålägenheter med eget badrum, pentry och balkong för en flexibel användning över tid diskuterades, men den utmynnade i att fyrbäddsrum övergavs till förmån för fler en eller tvåpersonsrum. Det var ett bostadsrum med egen hall, ett tvättfat och några garderober, som grupperades med gemensamma utrymmen för kök, matrum och samvaro.
Precis som i den första tävlingen utdelades inte något första pris i någon av de två byggnadsstorlekarna, ett andrapris och två tredjepris i vardera kategorin, liksom fyra inköpta förslag. De 66 inlämnade arkitektförslagen övertygade tävlingsjuryn om att mindre enheter för ca 30 boenden var att rekommendera, och att byggnader för ca 80 boenden skapade en negativ institutionskänsla.
Under 1970‐talet var det regel att ett ålderdomshem hade mer än 70 boenden. Bostadsstandarden var lägre än i det ordinära boendet, och badrum och kök delades. Gruppen av äldre personer med kognitiva funktionshinder eller långvariga sjukdomstillstånd bodde på geriatriska kliniker.
Insikten om att en stor grupp äldre omhändertogs i sjukhusmiljöer blev smärtsam för allmänheten under 1970-talet. Långvårdsdebatten fick en direkt följd för arkitekturen och småskaliga lokala sjukhem lanserades som alternativ både till geriatriska kliniker vid storsjukhusen och till ålderdomshem.
År 1979 utlystes ännu en arkitekttävling för att utforska hemlikhet vid ett långvarigt sjukdomstillstånd (demens, eller somatiska sjukdomar) och ett dygnet‐runt‐behov av vård och omsorg. Åtta förslag valdes ut som förebildliga exempel. Arkitekturen betonade existentiella kvaliteter som kontakten mellan inne och ute, utsikt från fönstret, kontakt mellan den privata bostaden och gemensamma rum för alla boenden. Hemlikheten blev synonymt med småskalighet och bostadslikhet.
Den nya Socialtjänstlagen, SoL, som infördes år 1982, förpassade både det lokala sjukhemmet och ålderdomshemmet s till soptippen för prototyper för det sköra åldrandet. Kvarboende inom det ordinära bostadsbeståndet med stöd av äldreomsorg upphöjdes till den ideala platsen för åldrandet. Det finns goda skäl att anta att hemmet är platsen för det goda åldrandet, men det finns anledning att fundera över hur detta gestaltas i äldreboendet.
Ursprungligen var hemlikhet ett sätt att göra samhällets omsorg mer respektfull för den enskilda individens behov, men under 1900‐talet har forskning bekräftat hemmets betydelse för ett tryggt åldrande. De rumsliga landvinningarna från de tre nationella arkitekttävlingarna har omformats till riktlinjer för utformningen av den byggda miljön i äldreboendet.
Arkitektoniskt finns det fortfarande mycket kvar att upptäcka i samspelet mellan den åldrande sköra personen och den byggda miljön, i synnerhet som demenssjukdomar påverkar det visuo‐spatiella tänkandet. Artiklarna i avhandlingen visar att samspelet kan beskrivas rumsligt, och att byggnadsåt-gärder (ombyggnad/ ommålning) måste genomföras i samarbete med de boende och personal.
Avhandlingens viktigaste slutsats är, att ett tvärprofessionellt arbetssätt i det tidiga tillblivelseskedet av en ny byggnad för det sköra åldrandet, är ett viktigt steg för att skapa en empatisk arkitektur. Empatisk arkitektur utgår från den sköra åldrande personens behov och förståelse av det byggda rummet.
Arkitekturens arbetssätt och uttrycksmedel används för att skapa en virtuell modell av det planerade äldreboendet för en tidig utvärdering om dess lämplighet som boendemiljö för sköra äldre personer och som arbetsmiljö för olika omsorgskompetenser.
Jonas E Andersson, arkitekt SAR/MSA och fil dr, Arkitekturskolan,
Skolan för Arkitektur och Samhällsbyggnad Kungliga Tekniska Högskolan

Arkitekt Jonas E Andersson




